پزشکی
| پزشکی |
|---|

|
|
عملکرد بالینی
|
|
تخصصهای پزشکی
|
|
درمان
|
| درگاه پزشکی |
پزشکی یک دانش کاربردی است که هدف آن، حفظ و ارتقای سلامت، پیشگیری و درمان بیماری ها و بازتوانی آسیبدیدگان است؛ این کار با شناخت بیماری ها، تشخیص، درمان و جلوگیری از بروز آنها انجام میشود. دانش پزشکی بر روی طیف گستردهای از رشتهها از فیزیک و زیستشناسی تا علوم اجتماعی، مهندسی و علوم انسانی بنا شدهاست. امروزه هدف دانش پزشکی، استفاده از فناوریهای دانشمبنا و استدلال قیاسی برای رسیدن به راهحل مشکلات بالینی است. اکتشافات در باب ماهیت ژنها و سلولها دریچهای برای تعریف فیزیولوژی بر مبنای سیستمهای مولکولی، فراهم کردهاست. این بینش فیزیولوژیکی، راه را برای فهم بهتر فرایندهای پیچیده بیماریها و رویکردهای نو درمانی، فراهم کردهاست.
تلاش بشر برای درمان بیماریها و آسیبها از دوران پیش از باستان و در دوران باستان در کنار دین و گاه به عنوان بخشی از آن، وجود داشتهاست. در یونان باستان، پزشکانی مانند بقراط، پزشکی را به عنوان دانش و فنی مجزا مطرح کردند و بنیانگذاران راهی بودند که بعدها توسط پزشکانی همچون ابنسینا و رازی، طی شد. در رنسانس با بهرهگیری از روش علمی پزشکی، پیشرفتهای قابل توجهی کرد. از قرن ۱۹ آنچه به عنوان پزشکی مدرن، شناخته میشود بنیان گذاشته شد. در اواخر قرن بیستم و دوران معاصردانش ژنتیک رویکرد به درمان و بیماریها را دچار تحول مهمی کرد بهطوریکه ژنتیک پزشکی را دارای نقشی متحولکننده برای پزشکی از درمانمحوربودن به حفظ سلامتی دانستهاند. اهمیت سلامتی در بهرهوری اجتماع و کیفیت زندگی، منجر به تأسیس مؤسسات و قوانین شدهاست تا مسایلی همچون تحصیل و مجوزدهی به پزشکان تا شیوه استفاده از بودجههای درمانی در کشورها قانونمند و تنظیم شوند؛ به همین دلیل، سازمانهای پزشکی در کشورهای مختلف برای سازماندهی و قانونمندسازی فعالیتهای پزشکی تأسیس شدهاند.
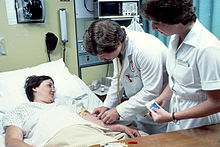
در حرفه پزشکی، پزشکان با استفاده از قضاوت بالینی، بیمار را برای تشخیص درمان و پیشگیری از بیماری ارزیابی میکنند. در عملکرد بالینی معمولاً مراحل شرح حال، معاینه فیزیکی، تهیه فهرست مشکلات، مشخص کردن تشخیصهای افتراقی، بررسیها (شامل آزمایش و تصویربرداری…)، رسیدن به تشخیص و در آخر، درمان انجام میشود. امروزه پیشرفتهای روزمره علم و گسترش قابل توجه دامنه دانش پزشکی و شناخت بشر از بیماریها منجر به تخصصی شدن پزشکی و تقسیم آن به رشتههای گوناگونی شدهاست؛ با این حال، ارائه خدمات پزشکی در بیشتر جوامع از سطح مراقبتهای اولیه بهداشتی، با تمرکز روی عملکرد پزشکان عمومی و پزشکان خانواده شروع میشود و بسته به نیاز در سیستم ارجاع بیماران به سطوح دوم و سوم-که خدمات پزشکی تخصصیتر را ارائه میدهند-ارجاع میشوند.
پزشکی مدرن با انتقاداتی هم مواجه است؛ از جمله، عدم دسترسی مناطق محروم و طبقه کمدرآمد بعضی جوامع به خدمات گرانقیمت پزشکی که در این راه، سازمانهایی همچون سازمان جهانی بهداشت با تعیین سیاستهای جهانی و ایجاد مسئولیت در کشورها و سیاستمداران نسبت به سلامت سعی در رفع این نقیصه دارند.
واژهشناسی
واژه فارسی «پزشک» از پارسی میانهٔ bizešk (bcšk) است. در اوستایی به صورت baēṣ̌aza (𐬠𐬀𐬉𐬴𐬀𐬰𐬀) آمدهاست که با سانسکریت bhiṣaj (भिषज्) همریشه است که همگی به معنی «پزشک» هستند. این واژه در فارسی به صورت «بجشک»، «بچشک» و «بزشک» هم آمدهاست.
تاریخچه دانش پزشکی
پیدایش پزشکی را به دوران قبل از تاریخ نسبت میدهند؛ دورانی پیش از اختراع خط، و از آنجا که زمان اختراع خط در فرهنگ های مختلف متفاوت است، پزشکی ماقبل تاریخ، دورههای زمانی گستردهای را میتواند دربر گیرد.
پزشکی در دوران باستان
پزشکی در مصر باستان وجود داشت؛ اطلاعات پزشکی در پاپیروس «ادوین اسمیت» یافت شده که متعلق به ۳۰۰۰ پیش از میلاد است. نخستین جراحی، احتمالاً در ۲۷۵۰ پیش از میلاد در مصر انجام شدهاست. در پاپیروس ژاینکولوژی کاهون اطلاعاتی درباره درمان بیماریهای زنان و باروری وجود دارد. اولین پزشک شناخته شده هم احتمالاً هسی-رع رئیس پزشکان و دندانپزشکان پادشاه جوزر در قرن ۲۷ پیش از میلاد است.
در کنار مصریها بابلیها هم به تشخیص، معاینه و درمان بیماریها میپرداختند. کتاب راهنمای تشخیصی آنها، روشهای درمان و سببشناسی (اتیولوژی) را معرفی کرد. در تمدنهایی همچون: شهر سوخته، ایلام، تپه سیلک و دادههایی باستانی از مغان زرتشتی نشان میدهد که سیستمهای پزشکی متفاوتی با سیستمهای دیگر و نیز بسیار پیشرفته وجود داشتهاست.
بسیاری از منابع بقراط را پدر پزشکی میدانند، او پایههای رویکرد منطقی به پزشکی را بنا نهاد. بقراط ایجادکننده سوگندنامه بقراط برای پزشکان است که هنوز مورد استفاده است. او نخستین کسی بود که بیماریها را به حاد و مزمن، اندمیک و اپیدمیک، تقسیمبندی کرد و کلماتی همچون: راجعه، بهبود، بحران، پاروکسیسم، اوج و تشنج را در پزشکی به کار برد. در مطالعه فیزیولوژی و کالبدشناسی، دو پزشک اسکندریهای به نامهای هروفیلوس از کالسدون و اراسیستراتوس از سئوس نقش داشتند. پزشک یونانی گالن نیز یکی از بزرگترین جراحان دوران باستان بود و جراحیهای بیپروایانهای شامل مغز و چشم انجام میداد. کتابهای او بعدها در قرون وسطی، مورد بهرهبرداری قرار گرفت.
موضوع
در دوران رکود علم و پزشکی در جهان غرب در قرون وسطی، مسلمانان و بهویژه ایرانیان شروع به ترجمه آثار پزشکی یونان باستان، از جمله، آثار بقراط و گالن به عربی کردند. از طرفی با بهرهگیری از میراث علمی پزشکی ایرانیان در دانشگاه جندی شاپور، پزشکی در جهان اسلام شکوفا شد.ابن سینا از مشاهیر برجسته پزشکی این دوران بود که توسط برخی منابع در کنار بقراط به عنوان پدر علم پزشکی شناخته میشود. او کتاب قانون در پزشکی را نگاشت که از مشهورترین کتابهای تاریخ پزشکی محسوب میشود از سایر مشاهیر میتوان از زهراوی،ابن زهر،ابن نفیس، و ابن رشد نام برد.
محمد زکریای رازی یکی از نخستین دانشمندانی بود که نظریه یونانی اخلاط چهارگانه را مورد تردید قرار داد، بهطوریکه در الحاوی که بزرگترین دائرةالمعارف طبی اسلامی (ایرانی) خوانده میشود هیچ نامی از اخلاط و طبایع و مزاجها نبردهاست. با این حال، تا مدتها این نظریه در پزشکی غربی قرون وسطی و پزشکی مسلمانان، مورد توجه بود. بیمارستانها در جوامع اسلامی-که از بیمارستان جندی شاپور ایران الگو گرفته بودند-از اولین نمونههای بیمارستانهای عمومی در جهان بودند.
دانش پزشکی در در اروپا در اواخر قرون وسطی، دوباره رونق گرفت. اندرو واسالیوس یکی از اثرگذارترین کتابها در زمینه کالبدشناسی را نوشت. باکتری و میکروارگانیسمها اولین بار توسط میکروسکوپ آنتونی وان لوونهوک در ۱۶۷۳ مشاهده شد.مایکل سروانتس بهطور مستقل از ابن نفیس، جریان خون ریوی را دوباره کشف کرد؛ ولی این کشف، انتشار نیافت؛ این کشف، بعدها توسط رنالدوس کولومبوس و آندره سزالپینو توصیف شد. بر مبنای کارهای کولومبوس، بعدها ویلیام هاروی پزشک انگلیسی، دستگاه گردش خون را توصیف کرد.
قرن نوزدهم و پزشکی مدرن
هدف شماره 2
حرفه پزشکی در قرن نوزدهم در پی پیشرفتهای سریع علم و رویکردهای نوین پزشکان دستخوش تغییر شد. پزشکان بیمارستانها شروع به آنالیز سیستماتیکتر علایم بیماریها در تشخیص کردند. از جدیدترین تکنیکها استفاده از بیهوشی و بهکارگیری تکنیک آسپتیک در اتاق عمل بود.
در اواخر قرن نوزدهم و اوایل قرن بیستم آماردانان انگلیسی به رهبری فرانسیس گالتون، کارل پیرسون و رونالد فیشر، ابزارهای آماری برای مرتبطسازی و آزمودن فرضیهها ابداع کردند که امکان آنالیزهای پیچیدهتر اطلاعات را فراهم میکرد. در قرن بیستم جنگهای بزرگ، با حضور پزشکان و بیمارستانهای سیار، همراه بودند. در طی جنگ جهانی، اولین تکنیک اشعه ایکس در تشخیص گسترش یافت و استفاده از مواد ضدعفونیکننده برای پیشگیری از قانقاریای زخمها فراگیر شد. پاندمی آنفلوانزای ۱۹۱۸ در سطح جهان ۵۰ میلیون نفر تلفات داد و منشأ تحقیقات اپیدمیولوژیک شد. در جنگ جهانی دوم مراقبت از بیماران و زخمیها با بهکارگیری تکنیکهای جدیدی همچون واکسیناسیون فعال علیه کزاز، داروهای سولفونامید و پنیسیلین متحول شد. از زمان جنگ جهانی دوم استفاده از دِدِت در مقابله با پشه حامل مالاریا-که در بیشتر مناطق حاره شایع بود-شروع شد. در همین دوره درمانهای آلوپاتیک (مبتنی بر مداخلات خارجی شامل دارو و جراحی) از درمانهای مبتنی بر فیزیولوژی (فیزیوتراپی = Physiological Theraputics) از یکدیگر جدا شد که قشر جدا شده، بعد از سال ۱۹۴۵ میلادی در آمریکا فیزیوتراپیست نامیده شد.

در عملکرد بالینی پزشکان با استفاده از قضاوت بالینی، بیمار را جهت تشخیص، درمان و پیشگیری از بیماری ارزیابی میکنند. در عملکرد بالینی، ترتیب خاصی از فعالیتها وجود دارد که معمولاً رعایت میشود؛ همچون: شرح حال، معاینه فیزیکی، تهیه فهرست مشکلات، مشخص کردن تشخیصهای افتراقی، بررسیها (شامل آزمایشها و تصویربرداری…)، رسیدن به تشخیص و در آخر، درمان.
رابطه پزشک و بیمار با بررسی سابقه و شرح حال پزشکی بیمار شروع شده و به دنبال آن مصاحبه پزشکی و معاینه پزشکی بیمار صورت میگیرد. ابزارهای اولیه تشخیص (همچون: گوشی پزشکی و آبسلانگ) معمولاً استفاده میشوند. بعد از معاینه برای علائم و مصاحبه برای نشانههای بیماری، پزشک ممکن است که آزمایشهای پزشکی (تست، مثلاً آزمایش خون) درخواست دهد، نمونهگیری (بیوپسی) کند یا دارو و روشهای درمانی دیگر را تجویز کند. در این راه، تنظیم فهرستی از تشخیصهای افتراقی کمک میکند که بیماریهای مشابه بر اساس اطلاعات به دست آمده رد شوند. در هنگام ویزیت، آگاهسازی مناسب بیمار از همه حقایق بیماریش، بخش مهمی از رابطه پزشک و بیمار است و به اعتمادسازی کمک میکند. ویزیت پزشکی سپس در سابقه پزشکی، مستندسازی میشود که این یک سند قانونی در بسیاری از منابع قضایی محسوب میشود. ممکن است ویزیتهای بعدی کوتاهتر باشند؛ اما همین رویه کلی، صورت میگیرد.
اجزاء اصلی مصاحبه پزشکی
مصاحبه و ویزیت پزشکی، دربردارنده این اجزا است:
- شکایت اصلی (CC): علت این ویزیت پزشکی، شامل نشانهها که با همان کلماتی که بیمار بیان کرده، به همراه مدت بروزشان ثبت میشود.
- شرححال بیماری/شکایت فعلی: ترتیب زمانی وقایع و نشانههای بیماری و نیز توضیح بیشتر هر یک از آنها.
- فعالیت فعلی: شغل و نیز تفریحات و کاری که بیمار انجام میدهد.
- داروها (Rx): داروهایی که بیمار مصرف میکند، شامل داروهای بدون نسخه، داروهای خانگی و نیز داروهای گیاهی و طب جایگزین. آلرژیها هم در اینجا ثبت میشوند.
- سابقه پزشکی قبلی (PMH/PMHx): شامل بیماریهای پزشکی دیگر همزمان، سابقه بستریها، مصدومیتها، بیماریهای عفونی قبلی و/یا واکسیناسیونها و سابقه آلرژیهای شناخته شده.
- سابقه اجتماعی (SH): محل تولد، اقامت، وضعیت تأهل، وضعیت اجتماعی و اقتصادی، عادتها (شامل رژیم غذایی، داروهای مصرف شده یا در حال مصرف، سیگار و الکل).
- سابقه خانوادگی (FH): فهرست بیماریها در فامیل که ممکن است بیمار را مورد تأثیر قرار دهد. گاه یک شجرهنامه به کار میرود.
- بازبینی سیستمها (ROS): مجموعهای از سوالات که ممکن است در شرح حال بیماری پرسیده نشده باشد، یک بررسی کلی (برای نمونه: «آیا اخیراً متوجه هر نوع کاهش وزن، تغییر در خواب، توده یا برآمدگی شدهاید؟» و غیره) و سپس پرسشهایی از تمامی دستگاههای اصلی بدن (قلب، ریه، دستگاه گوارش، دستگاه ادراری...).
هدف شماره 3
معاینه فیزیکی، معاینه بیمار به دنبال یافتن علایم بیماری است که در آن نشانهها را بیمار بیان میکند و علایم توسط پزشک پیدا میشوند. پزشک از حواس بینایی، شنوایی، لامسه و گاه بویایی (برای نمونه در عفونتها، اورمی، کتواسیدوز دیابتی) استفاده میکند. استفاده از حس چشایی با وجود روشهای تشخیص مدرن به کار نمیرود ولی قدیم در نبود آزمایش قند خون در تشخیص دیابت شیرین به کار میرفت.
در معاینه چهار عمل به عنوان بخشهای اصلی معاینه شناخته میشوند: مشاهده، لمس، دَق و سمع. این ترتیب ممکن است بسته به موضع معاینه تغییر کند؛ برای نمونه یک مفصل را با مشاهده، لمس و حرکت معاینه میکنند. وجود این ترتیب تنظیم شده یک ابراز آموزشی هم هست که پزشکان را به برخورد سیستماتیک با بیمار و پرهیز از استفاده از ابزارهای پزشکی همچون گوشی پزشکی قبل از استفاده از این روشها تشویق میشوند.
معاینه بالینی شامل بررسی این موارد نیز است:
- علایم حیاتی، شامل قد، وزن و حرارت، فشار خون، ضربان قلب، میزان تنفس، درجه اشباع اکسیژن.
- وضعیت ظاهری عمومی بیمار و مشخصههای خاص بیماری (وضعیت تغذیه، وجود زردی، رنگ پریدگی و چماقی شدن ناخنها)
- دستها و پوست
- سر (شامل غدد لنفاوی)، دهان، چشم، گوش، بینی و گلو (شامل تیروئید)
- تنفس (ریهها و مجاری تنفسی بزرگ)
- پستان
- وضعیتی حرکتی و دستگاه عضلانی و اسکلتی
- شکم و رکتوم
- اعضاء جنسی (در صورت وجود حاملگی)
- اعصاب (هوشیاری، آگاهی، مغز، بینایی، اعصاب کرانیال، نخاع و اعصاب محیطی
- روان (گرایش یا اورینتیشن، معاینه وضعیت روانی، شواهدی از درک و افکار غیرطبیعی) معمولاً معاینه بر اساس شرح حال بیماری روی قسمتهای خاصی متمرکز میشود و شامل همهٔ موارد بالا نمیشود.
در صورت لزوم ممکن است از نتیجه آزمایشهای پزشکی (تست) و تصویربرداری پزشکی هم استفاده شود.
تصمیمگیری پزشکی و درمان
روند تصمیمگیری پزشکی شامل آنالیز و ایجاد دادههای فوق برای رسیدن به یک فهرست از تشخیصهای افتراقی است، در طی این روند پزشک با فکر کردن به آنچه لازم است تا یک تشخیص قطعی به دست آید مسیر درست را انتخاب میکند. معمولاً پزشک برای رسیدن به تشخیص این مراحل را در استدلال بالینی در ذهن خود طی میکند:
- پیدا کردن یافتههای غیرطبیعی
- مشخص کردن محل آناتومیک آنها
- تفسیر یافتهها بر مبنای روند محتمل
- ایجاد فرضیهای در مورد ماهیت مشکل بیمار
- آزمون فرضیه برای رسیدن به یک تشخیص عملی
- مشخص کردن یک نقشه درمانی قابل قبول برای بیمار
در نهایت، نقشه درمانی ممکن است شامل درخواست آزمایشها و بررسیهای آزمایشگاهی بیشتر، شروع درمان، ارجاع به متخصص یا مشاهده هوشیارانه روند بیماری باشد. ویزیتهای بعدی ممکن است که لازم باشد. در پزشکی برای انتخاب بهترین آزمایش یا روش تصویربرداری معیارهایی وجود دارد؛ این اصول کلی، شامل قابل اعتماد بودن، اعتبار، حساسیت، خصوصیت و ارزش پیشگویی آن تست میشود.
این روند، معمولاً توسط ارائهکنندگان اصلی خدمات درمانی و نیز متخصصان به کار میرود. ممکن است که در صورت ساده و مشخص بودن مشکل، تنها چند دقیقه طول بکشد، یا برعکس، ممکن است که هفتهها در بیماری-که با نشانههای غیرمعمول و چندسیستمی درگیر است-طول بکشد و چند متخصص، درگیر این روند شوند. در ویزیتهای بعدی، مشابه این روند در فرم خلاصهشدهاش تکرار میشود تا شرح حال، نشانهها، یافتههای معاینه و نتیجه آزمایشها و تصویربرداریها یا نتیجه مشاوره با متخصص به دست آید.
کاربرد فناوری اطلاعات در پزشکی
رشد روزافزون صنایع ارتباطی، مخابراتی و انفورماتیکی، هر روز دنیا را با انقلابی جدید مواجه میکند. انقلاب فناوری اطلاعات و ارتباطات در کلیه بخشهای اقتصادی، اجتماعی، سیاسی و امنیتی کشورها تأثیراتی قابل توجه بر جای گذاشتهاست. با توسعه این فناوری در بخش پزشکی، به دنبال تحول عظیمی در نظام ارائه خدمات بهداشتی و درمانی میباشیم و یکی از مهمترین حوزههای کاربرد فناوری اطلاعات، حوزة بهداشت و درمانی میباشد. فناوری اطلاعات از روشهای متعددی میتواند به این حوزه کمک نماید. سیستمهای ذخیره اطلاعات بیمار، سیستمهای اطلاعات دارویی، سیستمهای درمانی و جراحی، سیستمهای پیگیری درمان، سیستمهای درمان از راه دور، سیستمهای راهبری پرستار، رباتهای جراح و سیستمهای پذیرش بیمار و بسیاری دیگر که در پس پرده طراحی تمام اینها یک هدف مشترک وجود دارد و آن، تسهیل در کار درمان است. با استفاده از این سیستمها بیمار در کمترین زمان، بهترین خدمات را دریافت میکند؛ پزشک در هر جا و در هر زمان که بخواهد، به بیمارانش و نیز اطلاعات مربوط به بیماریهایشان بهطور کامل دسترسی دارد. دسترسی همگانی به اطلاعات پزشکی در بستر شبکههای الکترونیکی، یک رؤیا نیست؛ بلکه آن را به وضوح میتوان در سازمانهای درمانی-که به این سیستمها نزدیک شدهاند-مشاهده کرد. سامانههایی مانند ذخیره الکترونیکی اطلاعات سلامت (HER) که میتواند اطلاعات بهداشتی، درمانی و سلامتی فرد را پیش از تولد-یعنی زمانی که فرد دوران جنینی را طی میکند-تا پس از مرگ، به صورت جامع در فایل الکترونیکی ذخیره کرده و آن را در یک شبکه اختصاصی در دسترسی افراد مشخصی قرار دهد، نمونه بارزی از کارکردهای فناوری اطلاعات در امر سلامت بهشمار میرود.
مؤسسات

پزشکی معاصر بهطور کلی در یک سامانه مراقبتهای بهداشتی عمل میشود. چارچوبهای حقوقی، صدور گواهینامه و بودجهدهی را دولتها و گاهی در کنارشان سازمانهای بینالمللی همچون خیریهها و مؤسسات مذهبی برقرار میکنند. خصوصیات هر سیستم درمانی تأثیر قابل توجهی در چگونه ارائه خدمات پزشکی دارد.
از دوران قدیم، ادیان در ارائه خدمات عامالمنفعه نقش داشتهاند و این منجر به ایجاد ساختارهای پرستاری و بیمارستانی شد. کشورهای پیشرفته صنعتی (به جز ایالات متحده آمریکا) در بسیاری از کشورهای در حال توسعه، خدمات درمانی را از راه سامانههای سراسری بهداشتی ارائه میدهند که هدف آنها ارائه این خدمات از طریق پرداخت یکباره دولتی یا بیمههای خصوصی و مشارکتی اجباری است که این، منجر به دسترسی همه جمعیت کشور به خدمات درمانی بر مبنای نیاز (و نه توان) پرداخت میشود. ارائه خدمات، ممکن است که توسط ارائهکنندگان خصوصی یا بیمارستانها و درمانگاههای دولتی یا مؤسسات خیریه یا ترکیبی از این سه، صورت گیرد. بیشتر جوامع قبیلهای و ایالات متحده آمریکا هیچ تضمینی برای ارائه خدمات به کل جمعیت ندارند. در این جوامع، خدمات درمانی، تنها برای کسانی که توان مالی کافی دارند یا خوشان را بیمه کردهاند یا توسط کمک مالی مستقیم دولت یا قبیله ارائه میشود.
شفافیت اطلاعات معیار دیگری است که ارائه خدمات درمانی را تعریف میکند. دسترسی به اطلاعات در مورد بیماریها، درمانها و کیفیت و قیمتگذاری این خدمات تأثیر زیادی روی انتخاب بیماران، مصرفکنندگان و در نتیجه، متخصصان پزشکی میشود؛ در حالی که در سیستم درمانی آمریکا به دلیل نبودن چنین شفافیتی انتقادات زیادی وجود دارد. قوانین جدید، شفافیت بیشتری را تشویق میکند؛ از طرف دیگر، میان میزان شفافیت و نگرانیهایی همچون محرمانه بودن اطلاعات بیماران و امکان بهرهبرداری تجاری از این اطلاعات وجود دارد.
ارائه خدمات
ارائه خدمات پزشکی به سه رده اولیه، ثانویه و ثالثیه تقسیم میشود. خدمات بهداشتی اولیه به عنوان اولین مرحله روند درمانی طبقهبندی میشوند. طبق نظر سازمان بهداشت جهانی در کنفرانس آلما-آتا در ۱۹۷۸ میلادی، مراقبتهای بهداشتی اولیه، عبارتند از: مراقبتهای ضروری در زمینه سلامت که برای همه افراد و خانوادهها قابل دسترسی باشد. بر طبق نظر سازمان جهانی بهداشت، خدمات بهداشتی اولیه، لازم است که برای همه مردم، پوشش همگانی داشته باشد، مردممحور باشد و به نیازهای مردم تحت پوشش بپردازد، به فاکتورهای خارج از بحثهای بیولوژیکی که بر سلامت مؤثرند توجه کند و شامل مشارکت همه اجزاء جامعه باشد. در بسیاری کشورها رکن اصلی ارائه این خدمات پزشکان خانواده هستند که در بیشتر کشورها پزشکان با طی دورههای آموزشی خاص مخصوص پزشکی خانواده برای این منظور آماده میشوند. این خدمات در خانههای بهداشت، مطب پزشکان، درمانگاهها، آسایشگاهها، مدارس، ویزیتهای خانگی و سایر محلهای نزدیک به بیمار ارائه میشوند. خدمات اولیه درمانی خود در سه سطح متفاوت مطرح میشود. سطح اول به دنبال پیشگیری و کاهش احتمال بروز بیماری یا کاهش سلامتی است، سطح دوم شامل خدمات غربالگری جهت شناسایی زودهنگام افراد بیمار است و در سطح سوم، درمان و کنترل عوارض بیماریها مطرح است.
در صورت وجود سیستم ارجاع در کشور، خدمات مراقبتی ثانویه (یا سطح دو در سیستم ارجاع) توسط متخصصان پزشکی در مطب یا درمانگاه یا در بیمارستانهای محلی برای بیماران ارجاعشده از خدمتدهنده اولیه صورت میگیرد. ارجاع در صورت نیاز به تخصص یا فرایندی تخصصی به متخصص صورت میگیرد؛ این شامل خدمات سرپایی و بستری، بخش اورژانس، مراقبتهای ویژه، جراحیها، فیزیوتراپی، زایمان، واحد آندوسکوپی، آزمایشگاه تشخیص پزشکی و خدمات تصویربرداری پزشکی، مراکز هاسپایس و غیره است. بعضی از ارائه دهندگان خدمات اولیه درمانی، ممکن است به درمان در بیمارستانها و زایمان نوزادان در یک سیستم درمانی ثانویه نیز مشغول باشند.
خدمات پزشکی ثالثیه (سطح سوم در سیستم ارجاع) نوعی از خدمات مشاورهای تخصصی است که توسط متخصصان بیمارستانی و مراکز ناحیهای مجهز به امکانات تشخیصی و درمانی-که در بیمارستانهای محلی معمولاً در دسترس نیست-ارائه میشود. این خدمات شامل مراکز مصدومیتها، مراکز سوختگی، بخشهای پیشرفته نوزادان، پیوند اعضاء، زایمان با ریسک بالا، پرتودرمانی، بخشهای سرطان، جراحی اعصاب و سایر مداخلات پیچیده جراحی و پزشکی میشود.
گاه از خدمات سطح چهار هم نام برده میشود که در واقع اشاره به خدمات تخصصیتر منشعب از مراکز سطح سه است که معمولاً دسترسی محدودتری دارند؛ این خدمات، شامل روشهای آزمایشی، تحقیقاتی و بعضی روشهای ناشایع جراحی و تشخیصی هستند. خدمات پزشکی مدرن، وابسته به اطلاعاتی است که هنوز در بسیاری از مراکز بر مبنای کاغذ ارائه میشود که البته هر روز، بیشتر از گذشته، به صورت الکترونیکی انجام میشود.
سازمان بهداشت جهانی
سازمان بهداشت جهانی (WHO) یکی از آژانسهای تخصصی سازمان ملل متحد است که در تابستان ۱۹۴۸ در ژنو (واقع در سوییس) آغاز به کار کرد. اولویتهای اولیه این سازمان، مالاریا، سل، بیماریهای جنسی، سلامت مادر و کودک، مهندسی بهداشتی و تغذیه بود. سازمان جهانی بهداشت، جهتدهی و هماهنگسازی مراجع سلامت در ساختار سازمان ملل متحد را عهدهدار است. این سازمان، هدایت امور مربوط به سلامت در سطح جهان، شکلدادن به برنامههای تحقیقاتی، تعیین استانداردها، تبیین سیاستگذاری شاهد مبنا، ارائه حمایت فنی به کشورها و نظارت و ارزیابی رویکردهای سلامتی را عهدهدار است. این سازمان به دنبال تغییرات جهانی در زمینه سلامت و بحرانهایی که در اواخر قرن بیستم با آنها روبهرو بود، امروزه به دنبال بازیابی موقعیت در معرض خطر خود به عنوان هماهنگکننده و رهبری سلامت در جهان، با درپیشگرفتن رویکرد سلامت جهانی به جای سلامت بینالمللی است.
مؤسسات و سازمانهای پزشکی در ایران
در ایران تدوین و ارائه سیاستها، تعیین خط مشیها و برنامهریزی برای فعالیتهای مربوط به تربیت نیروی انسانی گروه پزشکی، پژوهشی، خدمات بهداشتی-درمانی، دارویی، بهزیستی و تأمین اجتماعی بر عهده وزارت بهداشت است. این وزارتخانه، ایجاد نظام هماهنگ بهداشتی و درمانی، آموزش پزشکی و گسترش شبکه تلفیقی بهداشت و درمان را بر عهده دارد. تعیین رشتهها و مقاطع تحصیلی مورد نیاز ایران و اجرای برنامههای تربیت نیروی انسانی گروه پزشکی، از وظایف قانونی دیگر این وزارتخانه است.
شاخهها
در ایران افراد برای تحصیل در رشته پزشکی یا یکی از تخصصهای پزشکی، لازم است که پس از گرفتن مدرک دیپلم یا پیش دانشگاهی، در ابتدا دوره هفتساله دکتری حرفهای را بگذرانند که شامل سه دوره علوم پایه، کارآموزی و کارورزی است که در نهایت به عنوان پزشک عمومی شناخته میشوند. هر پزشک عمومی پس از چند سال تحصیل در یکی از رشتههای تخصصی پزشکی به عنوان متخصص آن رشته شناخته میشود؛ هر متخصصِ یکی از رشتههای تخصصی پزشکی پس از گذراندن دو تا سه سال دیگر به عنوان فوقتخصصِ یک رشته زیرگروهِ آن رشته تخصصی شناخته میشود. سایر دورههای آموزشی برای پزشکان متخصص-که طول دوره آنها کمتر از دو سال است-دورههای فلوشیپی یا تکمیل تخصص گفته میشوند که البته این دورهها منجر به اخذ مدرک نشده و به عنوان فوق تخصص تلقی نمیگردد. درمان بیماران، فرایندی تیمی و گروهی و (به عبارتی) چندتخصصی است که در حوزه تقسیمبندی، کادر درمانی بهداشت روان با توجه به حساسیت و نیاز به تخصص دقیق برای مداخله و درمان علمی بیماران، جایگاه خاصی دارد.
علوم پایه
| رشته | نام مدرک | نوع تحصیل |
|---|---|---|
| ایمونولوژی پزشکی | دکتری PhD کارشناسی ارشد |
ناپیوسته |
| باکتریشناسی | دکتری PhD | ناپیوسته |
| بیوشیمی بالینی | دکتری PhD کارشناسی ارشد |
ناپیوسته |
| ژنتیک پزشکی | دکتری PhD | ناپیوسته |
| علوم تشریحی | دکتری PhD کارشناسی ارشد |
ناپیوسته |
| فارماکولوژی | دکتری PhD | ناپیوسته |
| فیزیک پزشکی | دکتری PhD کارشناسی ارشد |
ناپیوسته |
| فیزیولوژی | دکتری PhD کارشناسی ارشد |
ناپیوسته |
| ژنتیک انسانی | کارشناسی ارشد | ناپیوسته |
| سمشناسی | کارشناسی ارشد | ناپیوسته |
| میکروبشناسی | کارشناسی ارشد | ناپیوسته |
تخصصها
در ایران اکثر تخصصهای پزشکی جهانی وجود دارد و تدریس میشود:
تخصصهای تشخیصی
- آسیبشناسی دستیاری (تخصص)
- رادیولوژی دستیاری (تخصص)
- پزشکی هستهای دستیاری (تخصص)
تخصصهای طب داخلی
طب داخلی، یک تخصص جداگانه پزشکی است که به ویژه با تشخیص، کنترل و درمان غیر جراحی بیماریهای غیرمعمول یا وخیم سروکار دارد؛ چه مربوط به یک دستگاه بدن باشد یا چند دستگاه بهطور کلی. تأکید خاص این زمینه پزشکی روی ارگانهای داخلی بدن است. از آنجا که معمولاً بیماران این متخصصان، وضعیت وخیمی دارند، کار این متخصصان، بیشتر در بیمارستانها است؛ این تخصص قبلاً زیرشاخه (فوق تخصص) نداشت؛ به همین دلیل، این متخصصان عمومی، همه نوع بیمار را ویزیت میکردند؛ اما امروزه این شیوه، کمتر به کار میرود و بیشتر متخصصان داخلی در زمینه خاصی فوقتخصص، فعالیت میکنند؛ برای مثال، متخصصان گوارش، فقط به بیماریهای دستگاه گوارش میپردازند یا متخصصان کلیه فقط درمان بیماریهای کلیوی را عهدهدار میشوند.
دورههای فوقتخصصی بسیاری در علم پزشکی داخلی وجود دارد:
-
بیماریهای قلب و عروق دستیاری (تخصص)
- بیماریهای قلب و عروق فوق تخصص
- بیماریهای قلب اطفال فوق تخصص
- اینترونشنال کاردیولوژی فلوشیپ
- طب اورژانس
-
غده درونریز و متابولیسم فوق تخصص
- غدد اطفال فوق تخصص
-
گوارش داخلی فوق تخصص
- گوارش اطفال فوق تخصص
-
بیماریهای اعصاب دستیاری (تخصص)
- اعصاب اطفال، فوق تخصص
-
بیماریهای عفونی گرمسیری دستیاری (تخصص)
- عفونی اطفال، فوق تخصص
- روماتولوژی فوق تخصص
-
نفرولوژی فوق تخصص
- کلیه اطفال، فوق تخصص
- بیماریهای ریه فوق تخصص
- خون وسرطان وبالغین فوق تخصص
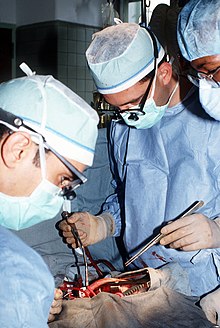
تخصصهای جراحی
- درماتولوژی دستیاری (تخصص)
- ارتوپدی دستیاری (تخصص)
- جراحی عمومی دستیاری (تخصص)
- جراحی کلیه ومجاری ادراری -تناسلی دستیاری (تخصص)
- جراحی مغز و اعصاب دستیاری (تخصص)
- چشم پزشکی دستیاری (تخصص)
- جراحی زنان و زایمان دستیاری (تخصص)
- گوش و حلق و بینی دستیاری (تخصص)
- اروانکولوژی فلوشیب
- ارولوژی اطفال فلوشیب
- استرابیسم فلوشیب
- پیوند کلیه فلوشیب
- جراحی سر و گردن فلوشیب
- جراحی عروق فلوشیب
- قرنیه فلوشیب
- گلوکوم فلوشیب
- جراحی اطفال فوق تخصص
- توراکس فوق تخصص
- جراحی قلب و عروق فوق تخصص
- جراحی پلاستیک فوق تخصص
سایر تخصصهای اصلی
- پزشکی کودکان دستیاری (تخصص)
- نوزادان فوق تخصص
- ایمونولوژی وآلرژی اطفال فوق تخصص
- ویتره ورتین فلوشیب
- بیهوشی دستیاری (تخصص)
- پرتودرمانی دستیاری (تخصص)
- پزشکی اجتماعی دستیاری (تخصص)
- پزشکی هستهای دستیاری (تخصص)
- پزشکی قانونی دستیاری (تخصص)
- روانپزشکی دستیاری (تخصص)
- طب اورژانس دستیاری (تخصص)
- طب کار دستیاری (تخصص)
- آنکولوژی فلوشیب
- اتولوژی و نورواتولوژی فلوشیب
- پریناتولوژی فلوشیب
- مراقبتهای ویژه پزشکی فلوشیب
- نازائی فلوشیب
- درماتوپاتولوژی فلوشیب
- جراحی سرطان فلوشیب
- رینولوژی فلوشیب
- روانپزشکی اطفال فوق تخصص
- مولکولار پاتولوژی فلوشیپ
زمینههای میانرشتهای
برخی از زیرتخصصهای میانرشتهای پزشکی عبارتند از:
- نانوفناوری پزشکی که با کاربردهای فناوری نانو در علوم پزشکی ارتباط دارد.
- اخلاق پزشکی که با اصول اخلاقی و سیرتی مؤثر در قضاوت و عملکرد پزشکی ارتباط دارد.
- طب اعتیاد که مربوط به درمان اعتیاد است.
- مهندسی پزشکی زمینهای است که با کاربرد مهندسی در عملکرد پزشکی سروکار دارد.
- داروشناسی بالینی در مورد تأثیر سیستمهای درمانی بر بیماران است.
- تراپوتیک زمینهای است که با درمانهای مختلف مورد استفاده در بیماریها و بهبود سلامتی سروکار دارد.
- پزشکی مولکولی که هدف آن، بررسی اساس مولکولی بیماریها در پزشکی است و با هدف کمک به تشخیص و درمان هدفمند بیماریها خصوصاً سرطان تعریف شدهاست.
آموزش
در برنامههای آموزشی پزشکی هنوز هم شیوه خاصی از آموزش مرکزیت دارد که به مکتب «اوسلری» معروف است. ویلیام آسلر-که پزشک و آموزگار برجستهای بود-نوشتهاست: «این یک قانون ایمن است که هیچ آموزش کتابی بدون بیمار انجام نشود؛ زیرا همیشه بهترین آموزش، آن است که توسط خود مریض صورت گیرد.» این مکتب به دلیل اینکه در عمل، مؤثر بوده همچنان ادامه یافته و از پایههای اصلی برنامههای آموزشی پزشکی محسوب میشود. تمامی شکلهای آموزش پزشکی به دنبال آماده کردن دانشجویان برای طبابت مسئولانه هستند؛ پس لازم است که این دانشجویان، بخش قابل توجهی از تئوری و دانش را فراگیرند و در نهایت، آنچه که تواناییشان را محک میزند، دانش آنها نیست؛ بلکه عملکردشان است. هدف از آموزش پزشکی، انتقال دانش، انتقال مهارتها و ارزشهای این حرفه بهگونه مناسب و هماهنگ است.
ساختار کلی آموزش پزشکی در جهان، با وجود تفاوتهایی، اساساً همسان است.
در ایران
برنامه دوره دکتری عمومی پزشکی در ایران شامل چندین مرحله است که در تمامی دانشگاههای علوم پزشکی کشور به یک شکل اجرا میشود.
بخش اول (آموزش نظری و عملی) که در مرحله اول آن، دروس عمومی و علوم پایه تدریس میشود؛ در پایان این مرحله، امتحان جامع علوم پایه برگزار میشود و قبولی در این امتحان، شرط ورود به مرحله بعدی است. در مرحله دوم، نشانهشناسی و فیزیوپاتولوژی تدریس میشود.
دانشجویان پزشکی پس از این دوره میتوانند وارد بخش دوم (آموزش بالینی) شوند که شامل دو مرحله یعنی کارآموزی بالینی و کارورزی بالینی (اینترنی) است که زیر نظارت مستقیم پزشکان باتجربه میتوانند به تشخیص و درمان بیماران بپردازند. دو دوره «آموزش نظری-عملی» و نیز «آموزش بالینی»، هر یک، جداگانه، سه سال و نیم طول میکشد. طبق قوانین ایران، حداقل سنوات تحصیلی مُجاز برای تحصیل در دوره دکتری عمومی پزشکی، ۷ سال و حداکثر ۱۰ سال است.
| عنوان دوره | طول دوره | آموزشها |
|---|---|---|
| علوم پایه | دو سال و نیم | واحدهای عمومی دروس تخصصی: بیوشیمی، بافتشناسی، علوم تشریحی، فیزیولوژی، میکروبشناسی، فیزیک پزشکی، انگلشناسی، ژنتیک، آمار و اپیدمیولوژی زیستی |
| فیزیوپاتولوژی | یک سال | نشانهشناسی پزشکی فیزیوپاتولوژی: گوارش، ریه، کلیهها و مجاری ادرار، قلب و عروق، روماتولوژی، ایمنیشناسی، پاتولوژی، داروشناسی… |
| کارآموزی بالینی | دو سال | آموزش یکماهه در فیلد روستایی آموزش بالینی در بخشهای بیمارستانی ماژور (داخلی، جراحی، اطفال و زنان) آموزش بالینی در "همه" بخشهای بیمارستانی مینور (روان، ارتوپدی، مغز و اعصاب، پوست، اورولوژی، چشم، گوش و حلق و بینی، قلب و عروق) |
| کارورزی بالینی | یک سال و نیم | آموزش یکماهه در خانه بهداشت شهری آموزش بالینی در بخشهای بیمارستانی ماژور (داخلی، جراحی، اطفال و زنان) آموزش بالینی در "برخی" از بخشهای بیمارستانی مینور که برخی اجباری و برخی به صورت اختیاری انتخاب میشوند. |
اخلاق پزشکی
«اخلاق پزشکی» شاخهای از اخلاق است که آموزههایش در راه پیشرفت حرفه پزشکی به کار میرود. پزشکان، اخلاق را به عنوان چارچوبی فراتر از قانون و به اراده خود به کار گرفته و به آن عمل میکنند. اخلاق پزشکی، بخشی در حوزه «اخلاق هنجاری کاربردی» است و هدف آن، حل مشکلات خاصی است که در عمل به وظیفه پزشکی و تحقیقات زیستی به وجود میآید. اخلاق پزشکی به عنوان بخشی جداگانه از اخلاق، اولین بار در ۱۹۷۰ میلادی مطرح شد. مرکز اخلاق و حیات (مرکز هاستینگز)، مؤسسه کندی، مرکز اخلاق زیستی دانشگاه جرج تاون و مجلاتی همچون: فلسفه و پزشکی و پزشکی نظری و اخلاق پزشکی، از طلایهداران آن بودند. اخلاق پزشکی به موضوعاتی همچون: شیوه رفتار پزشک با بیمار و همراهانش، تعاملات پزشک با پزشکان دیگر، روابط تیم پزشکی و پرسنل بیمارستانی با یکدیگر میپردازد. در اخلاق پزشکی، بحثهایی همچون: خودمختاری بیمار، رضایت بیمار، منفعت بیمار، عدالت در حق بیماران و موضوعات پرچالشی همچون: اتانازی، ژنتیک و کلونینگ انسان، لقاح مصنوعی، باروری آزمایشگاهی مطرح است.
کنترل قانونی
همیشه این بحث در میان پزشکان وجود داشته که تنها یک شخص از درون این حرفه با همان میزان تجربه و آموزش میتواند در مورد دیگری قضاوت کند. اما پزشکان خود بخشی از مجموعه بزرگتری سیستم مراقبتهای سلامتی در جامعه هستند. هر سیستم درمانی محیط قانونگذاری مخصوص خود را دارد که خود وابسته به سیستمهای گستردهتر اجتماعی و سیاسی است؛ بنابراین برای اینکه کنترل قانونی پزشکی مؤثر باشد لازم است بر مبنا و تکمیلکننده ارکان قانونی موجود در سیستم سلامت و آموزش باشد.
مراجع قانونی در پزشکی معمولاً سه عملکرد اصلی را تحت پوشش قرار میدهند. تعیین استاندارها که در زمینه آموزش، رفتار اخلاقی، صلاحیت، کارایی و رفتار قراردادی صورت میگیرد. دوم نظرات بر عمل به این استانداردها و در آخر مداخله برای اطمینان از برقرار بودن یا نبودن آنها صورت میگیرد.
کنترل قانونی در ایران
در ایران صدور پروانه طبابت و سایر تخصصهای بهداشتی از وظایف وزارت بهداشت است.
از طرف دیگر رسیدگی به شکایتهای مربوط به امور پزشکی در ایران بسته به نوع شکایت طبق قانون اصلاح مقررات امور پزشکی و دارویی (۲۹ فروردین ۱۳۷۴) میتواند در صلاحیت دادگاههای عمومی یا دادگاههای انقلاب اسلامی باشد، اما رسیدگی به بیشتر شکایت در صلاحیت سازمان تعزیرات حکومتی است.
قصور و خطاهای پزشکی
از دیدگاه حقوقی خطاهای پزشکی با قصور در پزشکی تفاوت دارند. خطاهای پزشکی یک عمل ناخواسته است که به نتیجه مطلوب در امر طبابت منجر نمیشود. از طرفی خطای جزایی پزشکی یا قصور به آن دسته از خطاهایی اطلاق میشود که اولاً باید موجب ایجاد عارضه و آسیبی شده باشد و ثانیاً این عارضه ناشی از قصور یا تقصیری از ناحیه کادر درمان باشد.
انتقادات از پزشکی مدرن
از بزرگترین مشکلات پزشکی مدرن، دسترسی نداشتن افراد کمدرآمد به آن در مناطق محروم است؛ میان فقیران و ثروتمندان یک فاصله درآمدی وجود دارد که در درمانهای به ویژه پرهزینهای همچون: ایدز و سل آشکار میشود. بیشتر منابع پزشکی و درمانها در کشورهای ثروتمند و با کمتر شدن شیوع بیماریها به خصوص نیمکره غربی، متمرکز شدهاند؛ از سوی دیگر در کشورهای در حال توسعه و عقبافتاده جهان، آمار بالایی از ایدز وجود دارد؛ ولی فاقد منابع کافی برای درمان آن هستند.
خطاهای پزشکی و تجویز بیش از حد دارو و سایر بیماریهای ناشی از درمان هم از مشکلات مهم دیگر هستند. متخصصان مهندسی فاکتور انسانی عقیده دارند که دانش پزشکی میتواند بر پایه ایدههای کاربردی در ایمنی هوانوردی-که از خطرات قرار دادن مسئولیت زیاد روی دوش یک ابراِنسان و انتظار از او برای خطا نکردن فایده ببرد. سیستمهای گزارشدهی و سازوکارهای وارسی هر روزه، بیشتر در تشخیص منبع خطاها و بهبود عملکرد به کار میروند. روشهای تشخیصی بالینی در برابر روشهای آماری و الگوریتمی قبلاً در تشخیص روانپزشکی به کار برده شدهاند و برتری روشهای آماری مشخص شدهاست. در یک متا آنالیز در سال ۲۰۰۰ میلادی-که این روشها در پزشکی و روانشناسی مورد مقایسه قرار گرفتند-بهطور کلی روشهای مکانیکی و آماری در بیشتر (و نه همه) موارد، برتری داشتند.
نابرابری در کیفیت خدمات در جمعیتها نیز یکی دیگر از موضوعات مورد مناقشه است؛ برای مثال، در مطالعهای مشخص شد که افراد پیرِ دچار مشکلات روانی از مراقبتهای ضعیفتری در دوره بستری برخوردار بودند.دکتر کیانا صادقی
افتخارات و جوایز
بزرگترین و پرافتخارترین جایزه جهانی در زمینه پزشکی، جایزه نوبل فیزیولوژی و پزشکی است که سومین جایزهای است که آلفرد نوبل در وصیتنامهاش از آن نام برد. نخستین جایزه نوبل در پزشکی و فیزیولوژی به «امیل فون براون» به دلیل «درمان با سرم» اهدا شد. در سالهای بعد هم بسیاری از اکتشافات بزرگ در زمینه پزشکی، همچون: پنیسیلین، مهندسی ژنتیک و گروههای خونی... به دریافت جایزه نوبل منجر شدهاست.
در ایران، بزرگترین جایزه پزشکی را جشنواره تحقیقاتی علوم پزشکی رازی (به اختصار: جشنواره رازی) اهدا میکند که از سال ۱۳۷۴ هر ساله توسط وزارت بهداشت برگزار میشود.
جستارهای وابسته
| مجموعهای از گفتاوردهای مربوط به پزشکی در ویکیگفتاورد موجود است. |
پانویس
- آزرمی، سعید (۱۳۶۹). «آشنایی با دانشمندان مسلمان: محمد زکریای رازی». روانشناسی و علوم تربیتی» تربیت» (۴۸): ۲۵.
- آقایانی چاوشی، جعفر (۱۳۵۸). «ابن نفیس و دوران صغیر خون». آموزش و پرورش (تعلیم و تربیت). چهل و هشتم (دوره جدید) (۳).
- احمدی دارانی، علی اکبر (۱۳۸۱). «تاریخ بیمارستانها، کارنامه درخشان ایرانیان». کتاب ماه تاریخ و جغرافیا (۵۸ و ۵۹).
- الهویی نظری، زهرا (۱۳۸۲). «طب و داروسازی در اندلس». تاریخ اسلام (دانشگاه باقرالعلوم) (۱۵).
- دانشپژوه، محمد (۱۳۸۴). «تاریخ شناخت دستگاه گردش خون و بیماریهای آن در دوره اسلامی». تاریخ علم (۴).
-
مومنی، زهرا (۱۳۸۸). کتاب ماه علوم و فنون (۱۱۹). پارامتر
|عنوان= یا |title=ناموجود یا خالی (کمک) -
نجمآبادی، محمود (۱۳۴۶). «کتاب حاوی رازی یا بزرگترین دائرةالمعارف طبی اسلامی» (۳). از پارامتر ناشناخته
|به کوشش=صرفنظر شد (کمک)
- Ahmad, Z. (2007). "Al-Zahrawi – The Father of Surgery". ANZ Journal of Surgery (به انگلیسی). ۷۷ (Suppl. 1). doi:10.1111/j.1445-2197.2007.04130_8.x. PMID 6989499.
- Barrett, Peter (2004). Science and Theology Since Copernicus: The Search for Understanding (به انگلیسی). Continuum International Publishing Group.
- Becka, J (1980). "The father of medicine, Avicenna, in our science and culture: Abu Ali ibn Sina (980–1037)". Cas Lek Cesk (به انگلیسی). ۱۱۹ (۱). PMID 6989499.
- Block, Marian R.; Coulehan, John L. (2006). The medical interview: mastering skills for clinical practice (به انگلیسی). Philadelphia: F.A. Davis Co.
- Dear, Peter (2001). Revolutionizing the Sciences: European Knowledge and Its Ambitions, 1500-1700 (به انگلیسی). Princeton, NJ: Princeton University Press.
-
Epstein, CJ (2006). "Medical genetics in the genomic medicine of the 21st century". Am. J. Hum. Genet. (به انگلیسی). 79 (3). doi:10.1086/507610. PMC 1559539. PMID 16909381.
{{cite journal}}: Unknown parameter|ماه=ignored (help) - Everitt, Brian S.; Palmer, Christopher (2011). Encyclopaedic Companion to Medical Statistics (به انگلیسی). Wiley. Archived from the original on 22 May 2013.
- Fissell, Mary (1991). French, Roger; Wear, Andrew (eds.). British Medicine in an Age of Reform (به انگلیسی). Routledge.
- Garrison, Fielding H. (1966). History of Medicine (به انگلیسی). W.B. Saunders Company.
- Grammaticos, P.C.; Diamantis, A. (2008). "Useful known and unknown views of the father of modern medicine, Hippocrates and his teacher Democritus". Hell J Nucl Med (به انگلیسی). 11 (1): 2–4. PMID 18392218.
- Griffith, F. Ll (1898). The Petrie Papyri: Hieratic Papyri from Kahun and Gurob (Principally of the Middle Kingdom) (به انگلیسی). Archived from the original on 22 May 2013.
- Harrison, Mark (2008). Medicine and victory: British military medicine in the Second World War (به انگلیسی). Oxford: Oxford University Press.
- Harrison, Mark (2010). The Medical War: British Military Medicine in the First World War (به انگلیسی). Oxford University Press.
- Horstmanshoff, Herman F. J. (2004). Magic And Rationality In Ancient Near Eastern And Graeco-roman Medicine (به انگلیسی). Brill. Archived from the original on 22 May 2013.
-
Kasper, Dennis L. (2005). Harrison's Principals of Internal Medicine (به انگلیسی) (16th ed.). McGraw-Hill Medical Publishing Division. p. 1.
{{cite book}}:|access-date=requires|url=(help) - Longrigg, James (1993). Greek rational medicine: philosophy and medicine from Alcmaeon to the Alexandrians (به انگلیسی). New York: Routledge.
- Martí-Ibáñez, Félix (1961). A Prelude to Medical History (به انگلیسی). MD Publications, Inc.
-
Ravdin, IS (1948). "The Changing Scene in American Surgery". Ann. Surg. (به انگلیسی). 127 (4). PMC 1513812. PMID 17859110.
{{cite journal}}: Unknown parameter|ماه=ignored (help) - Ribatti, Domenico (2009). "William Harvey and the discovery of the circulation of the blood". Journal of Angiogenesis Research (به انگلیسی). 1 (1). doi:10.1186/2040-2384-1-3. ISSN 2040-2384.
- Selin, Helaine; Shapiro, Hugh, eds. (2003). Medicine Across Cultures: History and Practice of Medicine in Non-Western Cultures (به انگلیسی). Springer.
- Shuter, Paul; Kelly, Nigel; Rees, Bob (2002). Medicine through time (به انگلیسی). London: Heinemann.
- پلگرینو، ادموند (۱۳۸۳). «فلسفه پزشکی، در جستجوی تعریف». سروش اندیشه (۱۱): ۱۸. دریافتشده در ۱۹ سپتامبر ۲۰۲۱.
- کاویانی پویا، حمید (۱۳۸۹). «پزشکی و سیر تحول درمان در ایران باستان». فصلنامه تاریخ پزشکی. ۲ (۳). دریافتشده در ۱۹ سپتامبر ۲۰۲۱.
پیوند به بیرون
| کتابخانههای ملی | |
|---|---|
| سایر | |