فشار خون بالا
| فشار بالا | |
|---|---|
| نامهای دیگر | arterial hypertension |
 | |
| فشارسنج دیجیتال با کاف که برای نمونه، فشار سیستولی را ۱۵۸ و فشار دیاستولی را ۹۹ میلیمتر جیوه و ضربان قلب را ۸۰ ضربه در دقیقه نشان میدهد. | |
| تخصص | پزشکی قلب |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ |
I10,I11,I12, I13,I15 |
| آیسیدی-۹-سیام | 401 |
| اُمیم | ۱۴۵۵۰۰ |
| دادگان بیماریها | 6330 |
| مدلاین پلاس | 000468 |
| ئیمدیسین | med/۱۱۰۶ ped/1097 emerg/267 |
| پیشنت پلاس | فشار بالا |
| سمپ | D006973 |
فشار خون بالا یا پرفشاری خون (به انگلیسی: Hypertension) که گاهی به آن پرفشاری شریانی گفته میشود، یک بیماری مزمن است که در آن فشار خون در شریانها بالا میرود. به دنبال این افزایش فشار، قلب باید برای حفظ گردش خون در رگهای خونی شدیدتر از حالت طبیعی فعالیت کند. فشار خون شامل دو مقیاس سیستولی و دیاستولی است که وابسته به انقباض (سیستول) یا استراحت (دیاستول) ماهیچه قلب بین ضربانها میباشند. بر اساس آخرین گاید لاین یا دستورالعمل طبقه بندی فشار خون بالا از انجمن قلب امریکا در سال ۲۰۱۷ (معتبر ترین منبع و گاید لاین بیماریهای قلبی) در حالت استراحت، فشار خون طبیعیِ سیستولی (یا حداکثر فشار خون) بین ۹۰ تا ۱۱۹ میلیمتر جیوه و فشار خون طبیعی دیاستولی (یا حداقل فشار خون) بین ۶۰ تا ۸۰ میلیمتر جیوه است و اگر فرد دارای فشار خون ۱۲۰_۱۲۹ میلیمتر جیوه سیستول و زیر ۸۰ دیاستول باشد فرد دارای فشار خون افزایش یافته میباشد (مرحله پیش فشار خونی) در صورتی که فشار خون بهطور مزمن برابر یا بیش از ۱۳۰ بر روی ۸۰ میلیمتر جیوه باشد، فرد در مرحله یک پر فشاری خون قرار دارد و اگر فشار خون بیشتر از ۱۴۰ میلی متر جیوه سیستول یا ۹۰ دیاستول باشد از مرحله دو فشار خون بالا رنج میبرد. قابل ذکر است که در فشار خون های بالا و زیر ۱۴۰ میلی متر جیوه (۱۳۰-۱۳۹) اولویت درمان با اصلاح شیوه زندگی میباشد (کاهش وزن، کنترل استرس و... نه استفاده از قرص های کاهنده فشار خون).
نزدیک به ۵۰ درصد از مبتلایان به فشار خون از بیماری خود مطلع نیستند و بسیاری از بیماران به صورت تصادفی از فشار خون خود با خبر میشوند. درصد زیادی از بیماران مبتلا به فشار خون، بیماری خود را کنترل نمیکنند.
پرفشاری خون در یکی از دو گروه پرفشاری اولیه یا پرفشاری ثانویه قرار میگیرد. حدود ۹۰ تا ۹۵ درصد از موارد از نوع پرفشاری اولیه هستند و این بدان معناست که هیچ دلیل پزشکی مشخصی برای آن وجود ندارد. ۵ تا ۱۰ درصد دیگر از نوع پرفشاری ثانویه هستند که شرایط تأثیرگذار بر کلیهها، شریانها، قلب یا دستگاه غده درونریز باعث ایجاد آن میشوند.
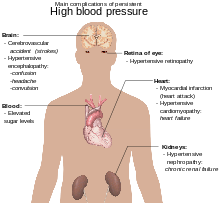
در برخی موارد بالا رفتن فشار خون باعث خونریزی مغزی میشود. پرفشاری خون عامل خطر عمده در سکته مغزی، سکته قلبی (حملات قلبی)، نارسایی قلب، آنوریسمهای شریانی (به عنوان مثال آنوریسم آئورت)، بیماری شریانهای پیرامونی و دلیل بیماریهای مزمن کلیه است. حتی افزایش خفیف فشار خون شریانی نیز با کاهش امید به زندگی مرتبط است. تغییر رژیم غذایی و روش زندگی میتواند در کنترل فشار خون مؤثر بوده و خطر عوارض ناشی از آن را بر سلامتی کاهش دهد. با این حال، درمان دارویی غالباً برای افرادی که تغییر روش زندگی در آنها بی تأثیر بوده یا کافی نبودهاست، ضروری میباشد.
نتایج یک تحقیق بینالمللی با همکاری گروهی از محققان و دانشمندان ایرانی دربارهٔ تأثیر تغذیه در مرگ ناشی از بیماریهای قلبی-متابولیک (بیماریهای قلبی و عروقی و دیابت و سکتههای مغزی) در ۲۰ کشور خاورمیانه و شمال آفریقا نشان میدهد که فشار خون مهمترین عامل مرگ در اثر این بیماریها در تمام این کشورها است. در تمام این کشورها، بیماریهای قلبی-متابولیک عامل ۴۳ درصد از مرگهای زودرس (زیر هفتاد سال) بودهاست. در ایران نیز فشار خون بالا (بالای ۱۱۵) مهمترین عامل خطرساز و باعث مرگ دو هزار و ۳۵ نفر در ازای هر یک میلیون نفر جمعیت است.
طبقهبندی
افراد بالغ
از ۱۸ سال به بالا، پرفشاری خون با اندازهگیری فشار خون سیستولی یا دیاستولی که بهطور مزمن بالاتر از مقدار طبیعی مجاز (یعنی فشار سیستولی ۱۲۹ میلیمتر جیوه و فشار دیاستولی ۷۹ میلیمتر جیوه) باشد تعیین میشود: رجوع کنید به جدول — طبقهبندی (JNC7)). اگر سنجشها به صورت اندازهگیری ۲۴ ساعتهٔ فشار خون متحرک یا اندازهگیری خانگی باشند، از مرزهای پایینتر (فشار سیستولی ۱۳۵ میلیمتر جیوه یا فشار دیاستولی ۸۵ میلیمتر جیوه) استفاده میشود. دستورالعملهای بینالمللی اخیر در مورد پرفشاری خون نیز طبقهبندیهایی زیرِ دامنهٔ پرفشاری خون ایجاد کردهاند تا زنجیرهٔ خطر را با فشار خونهای بالاتر از دامنه طبیعی نشان دهند. گزارش JNC۷ در سال ۲۰۰۳ از اصطلاح پیش پرفشاری خون برای فشار خونهای در دامنهٔ فشار سیستولی ۱۲۰ تا ۱۲۹ میلیمتر جیوه و/یا فشار دیاستولی زیر ۸۰ میلیمتر جیوه استفاده میکند، در حالیکه دستورالعمل ESH-ESC در سال ۲۰۰۷ و دستورالعمل BHS IV در سال ۲۰۰۴ طبقات مطلوب، طبیعی و طبیعیِ بالا را در تقسیمبندی جزئیِ فشار خونهای زیر فشار سیستولی ۱۳۰ میلیمتر جیوه و فشار دیاستولی زیر ۸۰ میلیمتر جیوه بهکار میگیرند. پرفشاری خون براساس گزارش JNC۷ به این صورت طبقهبندی جزئی میشود: پرفشاری خون مرحله ۱، پرفشاری خون مرحله ۲ و پرفشاری خون سیستولی ایزوله. پرفشاری خون سیستولی ایزوله به فشار خون سیستولی بالایی گفته میشود که فشار خون دیاستولی در آن طبیعی بوده و در افراد مسن شایع است. دستورالعمل ESH-ESC در سال ۲۰۰۷ و دستورالعمل BHS IV در سال ۲۰۰۴، فشار خون مرحله سومی (مرحله ۳) را برای افرادِ دارای فشار خون سیستولی بالای ۱۷۹ میلیمتر جیوه یا فشار خون دیاستولی بیش از ۱۰۹ میلیمتر جیوه تعریف میکند. اگر درمان دارویی، فشار خون را تا سطوح طبیعی کاهش ندهد، پرفشاری خون در طبقه «مقاوم» جای میگیرد.
| طبقهبندی (بر اساسJNC7– هفتمین گزارش |
فشار سیستولی | فشار دیاستولی | ||
|---|---|---|---|---|
| میلیمتر جیوه | کیلوپاسکال | میلیمتر جیوه | کیلوپاسکال | |
| طبیعی | ۹۰–۱۱۹ | ۱۲–۱۵٫۹ | ۶۰–۷۹ | ۸٫۰–۱۰٫۵ |
| پیش پرفشاری خون | ۱۲۰–۱۲۹ | ۱۶٫۰–۱۸٫۵ | زیر۸۰ | ۱۰٫۷–۱۱٫۹ |
| مرحله ۱ پرفشاری خون | ۱۳۰-۱۳۹ | ۱۸٫۷–۲۱٫۲ | ۸۰-۸۹ | ۱۲٫۰–۱۳٫۲ |
| مرحله ۲ پرفشاری خون | بیشتر از ۱۴۰ | ≥۲۱٫۳ | ≥۹۰ | ≥۱۳٫۳ |
| پرفشاری | ||||
نوزادان و اطفال
پرفشاری خون در نوزادان نادر بوده و در حدود ۰٫۲ تا ۳ درصد از نوزادان را شامل میشود. فشار خون نوزادان سالم بهطور منظم اندازهگیری نمیشود. پرفشاری خون در نوزادانِ پر خطر، شایع تر است. عوامل گوناگونی نظیر سن بارداری، سنِ پس از لقاح و وزن تولد باید در هنگام تشخیص فشار خون طبیعی در یک نوزاد در نظر گرفته شوند.
کودکان و نوجوانان
پرفشاری خون در کودکان و نوجوانان کاملاً شایع بوده (۲ تا ۹ درصد بسته به سن، جنسیت و قومیت) و با خطرات طولانی مدتِ بیماری مرتبط است. در این مورد توصیه میشود که فشار خون کودکان بالای ۳ سال بهطور منظم در هر معاینه پزشکی یا چکاپ اندازهگیری شود. پیش از تشخیص پرفشاری خون در یک کودک، فشار خون بالای او در معاینات مکرر نشان داده میشود. در دوران کودکی، فشار خون با افزایش سن بالا میرود و پرفشاری خون در کودکان به صورت فشار خون سیستولی یا دیاستولیِ متوسط و در سه یا بیش از سه مورد برابر یا بیش از ۹۵ درصد بالای میزان متناسب با جنسیت، سن و قدِ کودک است. پیش پرفشاری خون در کودکان به عنوان فشار خون سیستولی یا دیاستولی متوسط تعریف میشود که برابر با بیش از ۹۰ درصد، اما کمتر از ۹۵ درصد بالای میزان متناسب با شرایط کودک است. در مورد نوجوانان، پیشنهاد میشود که برای تشخیص و طبقهبندی پرفشاری خون یا پیش پرفشاری خون از معیارهای مربوط به افراد بالغ استفاده شود.
علائم و نشانهها
پرفشاری خون به ندرت علائمی از خود نشان میدهد و تشخیص آن معمولاً از طریق آزمایش، یا در حین درمان یک بیماری دیگر صورت میگیرد. برخی افراد مبتلا به فشار خون بالا، دارای علائمی نظیر سردرد (به ویژه در پشت سر و در هنگام صبح) و همچنین احساس سبکی سر، تهوع، وزوز گوش (بهصورت همهمه یا سوت کشیدن)، تاری دید یا غش کردن میباشند.
در آزمایش بالینی در صورت تشخیص رتینوپاتی ناشی از پرفشاری خون در معاینهٔ تهِ چشم از طریق افتالموسکوپی (مشاهدهٔ پشت چشم)، وجود پرفشاری خون مشکوک خواهد بود. اصولاً، شدتِ تغییرات رتینوپاتی ناشی از پرفشاری خون به درجات ۱ تا ۴ تقسیم میشود، اما تشخیص انواع خفیف ترِ آن میتواند مشکل باشد. نتایج افتالموسکوپی میتواند بیانگر مدت ابتلای فرد به پرفشاری خون نیز باشد.
پرفشاری خون ثانویه
برخی دیگر از نشانهها و علائم میتوانند نشانگر پرفشاری خون ثانویه باشند که همان پرفشاری خونِ ناشی از دلیل مشخصی نظیر بیماریهای کلیوی یا بیماریهای غده درونریز میباشد. به عنوان مثال، چاقی سینه و شکم، عدم تحمل گلوکز، صورت ماه (یک نشانهٔ بیماری که صورت فرد گرد و پف کرده میشود)، «قوز بوفالو» و ترکهای کبود نشانگر وجود سندرم کوشینگ میباشند.بیماری تیروئید و آکرومگالی نیز میتوانند با علائم و نشانههای مشخص باعث بروز پرفشاری خون شوند.سر و صدای شکمی میتواند نشانهٔ تنگی شریان کلیه (تنگی شریانهای تغذیهکنندهٔ کلیهها) باشد. کاهش فشار خون در پاها یا کندی یا توقف ضربان شریانهای ران میتواند نشانهٔ تنگی شریان آئورت (تنگی شریان آئورت اندکی پس از جدا شدن از قلب) باشد. در پرفشاری خونی که بهطور عمده با سردرد، لرزش، رنگ پریدگی و تعرق زیاد تغییر میکند، باید به وجود فئوکروموسیتوما مشکوک بود.
بحرانهای پرفشاری خون
افزایش شدید فشار خون (برابر یا بیش از فشار سیستولی ۱۸۰ یا فشار دیاستولی ۱۱۰ که گاهی پرفشاری بدخیم یا پرفشاری شدید خون نامیده میشود) به «بحران پرفشاری خون» اطلاق میشود. فشار خونِ بالای این سطوح بیانگر خطر بالای عوارض ناشی از آن است. افرادی که فشار خون آنها در این محدوده قرار دارد ممکن است هیچ علائمی نداشته باشند، اما بیش از افراد عادی دچار سردرد (در ۲۲٪ از موارد) و سرگیجه میشوند. علائم دیگر بحران پرفشاری خون میتواند شامل زوال بینایی، تنگی نفس در اثر نارسایی قلب یا یک حالت بیقراری عمومی در اثر نارسایی کلیوی باشد. اکثر افراد مبتلا به بحران پرفشاری خون به عنوان بیماران مبتلا به فشار خون بالا شناخته میشوند که عوامل دیگری میتواند منجر به افزایش ناگهانی فشار خون در آنان شود.
«فوریتِ پرفشاری خون» که در گذشته به آن «پرفشاری بدخیم خون» گفته میشد، زمانی رخ میدهد که در اثر افزایش شدید فشار خون آسیب مستقیمی متوجهٔ یک یا چند عضو حیاتی بدن شود. این آسیب میتواند شامل انسفالوپاتیِ ناشی از پرفشاری خون باشد که در اثر التهاب و نارسایی مغز ایجاد شده و مشخصههای آن سردرد و کاهش سطح هوشیاری (گیجی یا خواب آلودگی) است. ادم پاپی (تورم دیسک اپتیک یا اختلالات متوسط تا شدید در عروق شبکیهٔ چشم) و خون ریزی و ترشحات التهابی ته چشم از دیگر نشانههای آسیب مستقیم به اعضای حیاتی بدن میباشند. درد قفسهسینه میتواند نشانهٔ صدمه به ماهیچهٔ قلب (با احتمال بروز سکته قلبی) یا در برخی مواقع نشانهٔ پارگی آئورت، پارگی دیواره داخلی آئورت باشد. تنگی نفس، سرفه و رگههای خونی در خلط از نشانههای مشخصِ ادم ریه هستند. این بیماری عبارت است از التهاب بافت ریه در اثر نارسائی بطن چپ که ناتوانی بطن چپ قلب در پمپاژ کافیِ خون از ریهها به داخل سیستم شریانی میباشد. همچنین، احتمال بروز اختلال ناگهانی در عملکرد کلیه (نارسایی حاد کلیه) و آنمی همولیتیک میکروآنژیوپاتیک (از بین رفتن سلولهای خونی) نیز وجود دارد. در چنین شرایطی، کاهش سریعِ فشار خون به منظور جلوگیری از پیش رویِ آسیب به اعضای حیاتی بدن انجام میگیرد. در مقابل، هیچ شواهدی مبنی بر نیاز به کاهش سریعِ فشار خون در فوریتهای پرفشاری خون که در آنها هیچ نشانهای از آسیب مستقیم به اعضای حیاتی بدن دیده نمیشود وجود ندارد. البته کاهش بیش از حدِ فشار خون نیز عاری از خطر نیست. توصیه میشود که در فوریتهای پرفشاری خون با استفاده از داروهای خوراکی در طی ۲۴ تا ۴۸ ساعت فشار خون بهطور تدریجی پایین آورده شود.
بالاترین فشار خون در دنیا
کشورهایی با جمعیت بالا از جمله چین، هند، ایالات متحده، روسیه و اندونزی دارای بیشترین میزان ابتلا به فشار خون بالا بین سایر کشورها هستند و بر اساس آمارها، بیش از سه و نیم میلیارد از جمعیت مردم جهان در آستانه فشار خون بالا قرار دارند و در حدود ۸۷۰ میلیون انسان در سراسر جهان دارای بیماری فشار خون بالا هستند. کارشناسان افزایش فشار سیستولیک را یکی از عوامل جدی مرگ و میر در عصر حاضر میدانند که میتوان با تنظیم رژیم غذایی، انجام ورزش منظم، خودداری از مصرف نمک به میزان زیاد، تنفس عمیق، تناسب اندام و نیز مصرف دارو تحت نظارت پزشک تا حد بالایی کنترل کرد افزایش نگرانکننده فشار خون بالا بر اساس تجزیه و تحلیل از ۸ میلیون فرد بزرگسال از ۱۵۴ کشور مختلف جهان بدست آمدهاست و این تحقیقات در مجله انجمن پزشکی آمریکا به چاپ رسیدهاست.
بارداری
پرفشاری خون تقریباً در ۸ تا ۱۰ درصد از بارداری ها رخ میدهد. اکثر زنان مبتلا به پرفشاری خونِ ناشی از بارداری از قبل مبتلا به پرفشاری خون اولیه میباشند. فشار خون بالا در دوران بارداری میتواند اولین نشانهٔ پری-اکلامپسیا باشد که مشکلی جدی در نیمهٔ دوم بارداری و چند هفته پس از وضع حمل است. یکی از علائم تشخیصی پری-اکلامپسیا، افزایش فشار خون و وجود پروتئین در ادرار است. پری-اکلامپسیا در حدود ۵ درصد از بارداریها رخ میدهد و علتِ ۱۶ درصد از کل مرگ و میرهای ناشی از بارداری در سراسر جهان میباشد. پری-اکلامپسیا خطر مرگ نوزاد را نیز دو برابر میکند. معمولاً هیچ علائمی در پری-اکلامپسیا وجود ندارد و تشخیص آن از طریق آزمایشهای معمولی انجام میگیرد. شایعترین علائمی که در پری-اکلامپسیا بروز میکنند عبارتند از سردرد، تاری دید (اغلب به صورت مشاهدهٔ "جرقه")، استفراغ، درد و اِدم (التهاب) در بالای معده. پری-اکلامپسیا گاهی اوقات تا وضعیت تهدیدکنندهٔ زندگی هم پیش میرود که به آن اکلامپسیا میگویند. اکلامپسیا یک نوع فوریت پرفشاری خون است و عوارض جدی متعددی دارد. این عوارض شامل از دست دادن بینایی، التهاب مغز، حملات تشنجی یا تشنج، نارسایی کلیه، ادم ریه و انعقاد فراگیر درون رگی (یک نوع اختلال انعقاد خون) میباشند.
نوزادان و کودکان
اختلال رشد بچه، تشنج، تحریک پذیری، فقدان انرژی و مشکلات تنفسی نیز با پرفشاری خون در نوزادان و اطفال در ارتباط است. در اطفال بزرگتر و کودکان، پرفشاری خون میتواند باعث سردرد، تحریکپذیری بیدلیل، خستگی، اختلال رشد بچه، تاری دید، خونریزی بینی و فلج عصب صورت شود.
عوارض
پرفشاری خون مهمترین عامل خطرِ قابل پیشگیری در مرگ زودرس در سراسر جهان است. پرفشاری خون باعث افزایش خطرِ بیماریایسکمیک قلب،سکته مغزی،بیماری شریانهای پیرامونی و دیگر بیماریهای قلبی عروقی شامل نارسایی قلب، آنوریسم آئورت، تصلب شرایین فراگیر و آمبولی ریه میشود. پرفشاری خون همچنین عامل خطر در اختلال شناختی، زوال عقل و بیماری مزمن کلیوی میباشد. عوارض دیگر عبارتند از:
سببشناسی
پرفشاری خون اولیه
پرفشاری اولیه (اساسی) شایعترین نوع پرفشاری خون است که ۹۰ تا ۹۵ درصد از کل موارد پرفشاری خون را شامل میشود. تقریباً در تمام جوامع معاصر، فشار خون با افزایش سن بالا میرود و خطر ابتلا به پرفشاری خون در سنین بالاتر قابل توجه است. پرفشاری خون ناشی از یک فعل و انفعال پیچیده بین ژنها و عوامل محیطی است. ژنهای معمولی بیشماری با اثرات ناچیز بر فشار خون و همچنین برخی ژنهای نادر با اثرات شدید بر فشار خون شناسایی شدهاند، اما اساس ژنتیکیِ پرفشاری خون هنوز به قدر کافی درک نشدهاست. عوامل محیطی متعددی بر فشار خون تأثیر میگذارند. عواملی که در روش زندگی منجر به کاهش فشار خون میشوند عبارتند از کاهش مصرف نمک در رژیم غذایی، افزایش مصرف میوه و فراوردههای کم چرب (روشهای تغذیهای جهت توقف پرفشاری خون (رژیم Dash)). ورزش،کاهش وزن و کاهش مصرف الکل نیز میتواند به کاهش فشار خون کمک کند. نقش احتمالی عوامل دیگر نظیر استرس، مصرف کافئین و کمبود ویتامین دی چندان روشن نیست. اینطور تصور میشود که مقاومت انسولینی که در افراد چاق شایع بوده و جزئی از سندرم ایکس (یا سندرم متابولیک) میباشد نیز در ایجاد پرفشاری خون نقش دارد. مطالعات اخیر نیز شرایطی در اولین سالهای زندگی (نظیر وزن کم در زمان تولد، سیگار کشیدن مادر در دوران بارداری و عدم تغذیه با شیر مادر) را به عنوان عوامل خطر در پرفشاری خون اولیه در افراد بالغ ذکر کردهاند. با این حال، مکانیسمهایی که این شرایط را به پرفشاری خون در افراد بالغ ربط میدهند هنوز
ناشناختهاند.
پرفشاری خون ثانویه
پرفشاری خون ثانویه از یک دلیل قایل تشخیص ناشی میشود. بیماریهای کلیوی شایعترین دلایل فرعیِ پرفشاری خون میباشند. همچنین پرفشاری خون میتواند ناشی از بیماریهای غده درونریز نظیر سندرم کوشینگ، پرکاری تیروئید، کمکاری تیروئید، آکرومگالی، سندرم کان یا هیپرآلدوسترونیسم، پرکاری پاراتیروئید و فئوکروموسیتوما باشد. دلایل دیگر پرفشاری خون ثانویه عبارتند از چاقی، وقفه تنفسی در خواب، بارداری، کوآرکتاسیون آئورت، مصرف بیش از حد شیرینبیان و داروهای تجویزی خاص، داروهای گیاهی و داروهای غیرمجاز.
پاتوفیزیولوژی
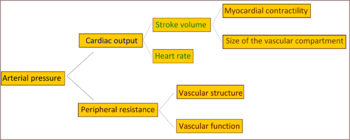
در اکثر افراد مبتلا به پرفشاری اولیه (اساسی) مزمن، افزایش مقاومت در مقابل جریان خون (مقاومت محیطی کلی) با وجود برون ده قلبی نرمال، باعث فشار بالا میشود. بنابر شواهد، بر خی از افراد جوانتری که مبتلا به پیش پرفشاری خون یا «پرفشاری خون مرزی» هستند، برون دهیِ قلبی و ضربان قلب بالا و مقاومت محیطی نرمالی دارند. این حالت، پرفشاری خون مرزیِ بیش فعال نامیده میشود. مشخصههای بارز پرفشاری اولیهٔ مزمن در این افراد در سنین بالاتر به صورت افت بروندهی قلبی و افزایش مقاومت محیطی پیشرفت خواهد کرد. با این همه، وجود این الگو در تمام افرادی که در نهایت مبتلا به پرفشاری خون میشوند جای بحث دارد. افزایش مقاومت محیطی در پرفشاری خون مزمن را اساساً میتوان به تنگیِ ساختاریِ شریانهای کوچک و شریانچهها نسبت داد. کاهش تعداد یا تراکم مویرگها نیز میتواند در مقاومت محیطی نقش داشته باشد. پرفشاری خون با کاهش انعطافپذیری وریدهای محیطی که میتواند باعث افزایش برگشت خون به قلب و افزایش پیش بار قلبی شده و در نهایت منجر به نارسایی دیاستولی شود نیز مرتبط است. با این حال، اینکه افزایش گرفتگی فعّال رگهای خونی در پرفشاری خون اولیهٔ مزمن نقش داشته باشد مشخص نیست.
فشار نبض (اختلاف بین فشار خون سیستولی و دیاستولی) در افراد مسنی که مبتلا به پرفشاری خون هستند مکرراً بالا میرود. این وضعیت میتواند به صورت بالا بودن غیر طبیعیِ فشار سیستولی و نرمال یا پایین بودنِ فشار دیاستولی باشد. این حالت را پرفشاری خون سیستولی ایزوله مینامند. فشار نبض بالا در افراد مسن تری که مبتلا به پرفشاری خون یا پرفشاری خون سیستولی ایزوله هستند، با افزایش سختی شریانی تشریح میشود که بهطور بارز با افزایش سن در ارتباط بوده و ممکن است با فشار خون بالا بدتر شود.
مکانیسمهای بسیاری مطرح شدهاند که میتوانند باعث افزایش مقاومت در سیستم شریانی در پرفشاری خون شوند. اکثر شواهد بیانگر یک یا هر دو مورد از این دلایل هستند:
- اختلالات کلیوی در دفع آب و نمک و به ویژه نارساییهای درون کلیوی در سیستم رنین-آنژیوتانسین
- نارساییهایی در سیستم عصبی سمپاتیک
این مکانیسمها با هم تناقضی ندارند و ممکن است که هر دو مکانیسم تا حدی در اکثر موارد پرفشاری خون اولیه نقش داشته باشند. همچنین گفته میشود که اختلال عملکرد عروق (اختلال عبور خون درون رگ) و التهاب عروقی نیز میتوانند مقاومت محیطی و آسیب عروقی را در پرفشاری خون افزایش دهند.
تشخیص
| سیستم | آزمایشها |
|---|---|
| کلیوی | آنالیز میکروسکوپی ادرار، پروتئین در ادرار، بی یو ان (نیتروژن اوره خون) و/یا کراتینین سرم خون |
| غدد درونریز | سدیم، پتاسیم، کلسیمِ سرم خون، تی اس اچ (هورمون محرکه تیروئید) |
| متابولیک |
قند خون ناشتا، کلسترول تام، کلسترول اچ دی ال و ال دی ال، سطح تریگلیسرید |
| سایر | هماتوکریت، نوار قلب و رادیوگرافی قفسهٔ سینه |
| منابع: اصول طب داخلی هریسونسایرین | |
پرفشاری خون زمانی تشخیص داده میشود که بیمار فشار خون بالای مزمن داشته باشد. اصولاً این تشخیص نیازمند سه بار اندازهگیری فشار خون در بازههای یکماهه میباشد. ارزیابی اولیه بیماران مبتلا به پرفشاری خون شامل بررسی شرححال کامل بیمار و آزمایش بالینی است. با در دسترس بودنِ اندازهگیریهای ۲۴ ساعتهٔ فشار خون متحرک و دستگاههای خانگی اندازهگیری فشار خون، اهمیت اجتناب از تشخیص نادرستِ پرفشاری خون در بیمارانی که تحت تأثیر سندرم لباس سفید قرار میگیرند منجر به تغییر اصول مقدماتی اندازهگیری فشار خون شدهاست. در انگلستان، بهترین روش کنونی انجام یکبار اندازهگیری فشار خون متحرک است. پیگیری مجدد نیز امکانپذیر است اما به روشی نه چندان مطلوب و از طریق اندازهگیری خانگی فشار خون در طول مدت هفت روز.
وقتی تشخیص پرفشاری خون قطعی شد، پزشکان سعی میکنند تا دلیل بروز این بیماری را بر اساس عوامل خطر و علائم دیگر (در صورت وجود) شناسایی کنند. پرفشاری خون ثانویه در کودکانی که در سنین پیش از بلوغ به سر میبرند شایع تر است و در اکثر موارد از بیماری کلیوی ناشی میشود. پرفشاری خون اولیه یا اساسی در نوجوانان شایع تر بوده و عوامل خطر چندگانهای دارد که شامل چاقی و سابقهٔ پرفشاری خون در خانواده میباشد. از تستهای آزمایشگاهی برای شناسایی دلایل احتمالی پرفشاری خون ثانویه و تشخیص اینکه آیا پرفشاری خون باعث آسیب به قلب، چشمها و کلیهها شدهاست نیز استفاده میشود. آزمایشهای دیگری نیز در مورد سطوح دیابت و کلسترول بالا انجام میگیرد، چون این بیماریها در ایجاد بیماریهای قلبی عامل خطر محسوب شده و ممکن است نیاز به درمان داشته باشند.
آزمایش کراتینین در سرم خون برای بررسی وجود بیماریهای کلیوی که ممکن است دلیل ایجاد پرفشاری خون یا ناشی از آن باشند، انجام میگیرد. انجام آزمایش کراتینین سرم خون به تنهایی ممکن است تخمین میزان تصفیه گلومرولی را دست بالا بگیرد. دستورالعملهای اخیر، طرفدار کاربرد معادلات پیشبینیکننده نظیر فرمول تغییر رژیم غذایی در بیماری کلیوی (MDRD) جهت تخمین میزان تصفیه گلومرولی (eGFR) میباشند. eGFR همچنین یک اندازهگیری مبنا از کارکرد کلیه ارائه میکند که میتوان از آن برای بررسی عوارض داروهای خاصِ ضدِ پرفشاری خون بر عملکرد کلیه استفاده کرد. آزمایش وجود پروتئین در نمونههای ادرار نیز به عنوان یک نشانه فرعیِ بیماریهای کلیوی به کار میرود. تست نوار قلب (EKG/ECG) برای بررسی اینکه قلب در اثر فشار خون بالا تحت فشار نباشد انجام میگیرد. این تست میتواند ضخیم شدنِ ماهیچه قلب (هایپرتروفی بطن چپ) و اینکه آیا قلب سابقه یک اختلال خفیف نظیر حملهٔ قلبی خاموش داشتهاست را نشان دهد. رادیوگرافی قفسه سینه یا اکوکاردیوگرافی نیز میتواند برای بررسی علائم بزرگی قلب یا آسیب به قلب انجام گیرد.
پیشگیری
تعداد افراد مبتلا به پرفشاری خون که از بیماری خود اطلاع ندارند، قابل توجه است. شاخصهایی که کل افراد مبتلا به پرفشاری خون را مورد توجه قرار میدهند مستلزم کاهش عواقب فشار خون بالا و کاهش نیاز به درمان با داروهای ضد پرفشاری خون میباشند. تغییر روش زندگی برای کاهش فشار خون، پیش از شروع درمان دارویی توصیه میشود. دستورالعملهای انجمن پرفشاری خون بریتانیا در سال ۲۰۰۴ تغییراتی را در روش زندگی پیشنهاد کردهاست که مطابق با دستور العملهای ذکر شده در برنامه آموزش ملی ایالات متحده آمریکا در سال ۲۰۰۲ در رابطه با فشار خون بالا میباشد که با هدف پیشگیری اولیه پرفشاری خون ارائه شد:
- اجتناب از هرگونه مصرف تنباکو (سیگارت و قلیان و غیره) و مواد مخدر.
- حفظ وزن طبیعی بدن (به عنوان مثال، شاخص توده بدن: ۲۰ تا ۲۵ کیلوگرم بر متر مربع).
- کاهش مصرف نمک در رژیم غذایی تا زیر ۱۰۰ میلی مولار در روز (زیر ۶ گرم نمک طعام یا زیر ۲٫۴ گرم سدیم در روز).
- انجام منظم ورزشهای ایروبیک نظیر تند راه رفتن (تا ۳۰ دقیقه در روز، اکثر روزهای هفته).
- محدود کردن مصرف الکل؛ حداکثر ۳ واحد در روز برای مردان و دو واحد برای زنان.
- مصرف زیاد میوه و سبزیجات (به عنوان مثال، حداقل ۵ وعده در روز).
- مصرف چای و شکلات را تا حد امکان محدود و به جای آنها برای درمان فشار خون بالا از عرقیات گیاهی و دم کردنیهای خانگی مثل چای سبز و عناب استفاده کنید.
تغییرات مؤثر در روش زندگی میتواند فشار خون را به اندازه یک داروی تجویزیِ ضدِ پرفشاری خون کاهش دهد. ترکیبی از دو یا چند تغییر در روش زندگی میتواند حتی نتایج بهتری هم داشته باشد.
کنترل
تغییر روش زندگی
اولین نوع درمان پرفشاری خون همان تغییرات پیشگیرانهٔ روش زندگی است و شامل تغییر رژیم غذایی، ورزش و کاهش وزن است. تمام این تغییرات بهطور قابل توجهی در کاهش فشار خون افراد مبتلا به پرفشاری خون مؤثر بودهاند. اگر پرفشاری خون به قدری بالا باشد که نیاز به استفاده از دارو باشد، تغییر روش زندگی نیز همچنان توصیه میشود. برنامههای متفاوتی برای کاهش استرس روانی طراحی شدهاند نظیر تبلیغات برای بایوفیدبک، تمرین تمدد اعصاب یا مدیتیشن جهت کاهش پرفشاری خون. با این حال، مطالعات علمی در این مورد عموماً کارایی این روشها را تأیید نمیکنند چون این مطالعات کلاً کیفیت پایینی دارند.
تغییر رژیم غذایی نظیر یک رژیم غذایی کم نمک بسیار مؤثر است. یک رژیم طولانی مدتِ کم نمک (بیش از ۴ هفته) در بین نژاد سفیدپوست چه در افراد مبتلا به پرفشاری خون و چه در افراد سالم در کاهش فشار خون مؤثر است. همچنین رژیم DASH که یک رژیم غذایی غنی از خشکبار، غلات کامل، ماهی، گوشت سفید، میوه و سبزیجات بوده و توسط مؤسسه ملی قلب، شش، و خون ایالات متحده آمریکا ترویج داده شدهاست، فشار خون را کاهش میدهد. مشخصهٔ اصلی این برنامه محدود کردن مصرف نمک است و با این وجود، رژیمی غنی از پتاسیم، منگنز، کلسیم، و پروتئین میباشد.
افرادی که از فشار خون بالا رنج میبرند باید از خوردن غذاهایی مانند: سوسیس، کالباس، کنسرو گوشت، ماهی دودی یا کنسرو شده، سسها و کنسرو لوبیا که سرشار از سدیم هستند، پرهیز کنند. در طبخ به جای کره و روغن جامد نباتی بهتر است از روغن زیتون، سویا و کانولا استفاده کرد. مواد حاوی کافئین از قبیل قهوه، نوشابههای کولا و شکلات سبب افزایش فشار خون میشوند و باید در حد اعتدال مصرف شوند. ورزش هایی نظیر شنا و پیاده روی سریع ( نیم ساعت ) و ایروبیک و تقویت عضلانی در صورتی که هر روز مرتب انجام شوند سبب کاهش پنج تا ١٥ میلی متر فشار خون سیستولیک می گردند. گرم کردن قبل از ورزش توصیه می شود بهطور مثال ده دقیقه راه رفتن ارام روی تریدمیل سپس راه رفتن تندمفید است .
داروها
چندین گروه از داروها، که بهطور کلی به آنها داروهای ضد فشار خون میگویند، امروزه برای درمان پرفشاری خون وجود دارند. در هنگام تجویز دارو، بیماری قلبی-عروقی فرد (از جمله، خطر آنفارکتوس میوکارد و سکته) و فشار خون در نظر گرفته میشوند. . اگر درمان دارویی آغاز شدهاست، گزارش هفتم انستیتوی ملی قلب، ریه، و خون، کمیته ملی فشار خون بالا (JNC-7) توصیه میکند که پزشک بر پاسخ به درمان نظارت کرده و هر گونه واکنش معکوس ناشی از درمان را بررسی کند. کاهش فشار خون به اندازه ۵ میلیمتر جیوه، میتواند خطر سکته را تا ۳۴٪ و خطر بیماری قلبی ایسکمیک را تا ۲۱٪ کاهش دهد. کاهش فشار خون میتواند به کاهش احتمال جنون، نارسایی قلبی، و مرگ و میر ناشی از بیماری قلبی-عروقی نیز منجر شود. هدف از درمان باید کاهش فشار خون به کمتر از ۱۴۰/۹۰؛ میلیمتر جیوه برای اکثر افراد، و پایینتر از آن برای افراد مبتلا به دیابت یا بیماری کلیوی باشد. برخی متخصصان دارویی توصیه کردند که سطوح زیر ۱۲۰/۸۰ میلیمتر جیوه نگه داشته شوند. اگر اهداف مربوط به فشار خون برآورده نشد، درمان بیشتری لازم است. .
راهکارها در مورد انتخاب دارو و چگونگی اتخاذ بهترین تصمیم برای زیرگروههای مختلف در طول زمان دستخوش تغییر شده و در کشورهای مختلف متغیر است. کارشناسان در مورد بهترین دارو به توافق نرسیدهاند. .تعاونی Cochrane، سازمان بهداشت جهانی، و راهکارهای ایالات متحده دوز کم داروهای ادرار آوربا پایه تیازید را به عنوان درمان اولیه برگزیده تأیید میکنند. راهکارهای بریتانیا برای افراد بالای ۵۵ سال یا از نژاد آفریقایی یا کارائیبی، بر بلوککنندههای کانال کلسیم (CCB) تأکید میکند. این راهکارها بازدارندههای آنزیم تبدیلکننده آنژیو تنسین (ACEI)ها را به عنوان درمان برگزیده اولیه برای افراد جوانتر توصیه میکند. . در ژاپن با یکی از این شش دسته دارویی شروع میکنند که شامل این موارد هستند: CCB, ACEI/ARB، دیورتیکهای تیازیدی، بلوک]]کنندههای بتا و بلوککنندههای آلفا که معقول تلقی شدهاند. در کانادا، همه این موارد دارویی به جز بلوککنندههای آلفا در اولین موقعیت ممکن توصیه شدهاند.
ترکیب داروها
برخی افراد به بیش از یک دارو برای کنترل پرفشاری خون خود نیاز دارند. JNC7 and ESH-ESC guidelines در آغاز درمان استفاده از دو دارو را زمانی که فشار خون ۲۰ میلیمتر جیوه بالاتر از فشار سیستولیک یا ۱۰ میلیمتر جیوه بالاتر از فشار دیاستولیک است، توصیه میشود. ترکیبهای برگزیده، بازدارندههای سیستم رنین-آنژیو تنسین و بلوککنندههای کانال کلسیم، یا بازدارندههای سیستم رنین-آنژیو تنسین و داروهای ادرارآور هستند. ترکیبهای تأیید شده شامل موارد زیر هستند:
- بلوککنندههای کانال کلسیم و داروهای ادرار آور
- بلوککنندههای بتا و داروهای ادرار آور
- بلوککنندههای کانال کلسیم دی هیدروپریدینی و بلوککنندههای بتا
- بلوککنندههای کانال کلسیم دی هیدروپریدین همراه با وراپامیل یا دیلتیازم
ترکیبهای رد شده شامل موارد زیر است:
- بلوککنندههای کانال کلسیم غیر دی هیدروپریدینی (مانند وراپامیل و دیلتیازم) و بلوککنندههای بتا
- بلوک دوگانه سیستم رنین- آنژیوتنسین (مثلاً، بازدارنده آنزیم تبدیلکننده آنژیوتنسین+ بلوککننده گیرنده آنژیوتنسین)
- بلوککنندههای سیستم رنین-آنژیوتنسین و بلوککنندههای بتا
- بلوککنندههای بتا و داروهای ضد گیرندههای آدرنالین
به دلیل خطر بالای نارسایی حاد کلیه، درصورت امکان، از ترکیب یک بازدارنده ACE یا ضد گیرنده II آنژیوتنسین، یک داروی ادرارآور و یک داروهای ضد التهاب غیر استروئیدی (از جمله بازدارندههای انتخابی COX-۲ و داروهای بدون نسخه مثل ایبوپروفن) اجتناب کنید. در متون پزشکی استرالیا، به این ترکیب «تصادم سهگانه» میگویند. قرصهایی حاوی ترکیبات ثابتی از دو گروه از داروها موجود است. گر چه این قرصها مناسب هستند، بهترین وضعیت مصرف بر اساس ویژگیهای فردی مشخص میشود.
افراد مسن
درمان پرفشاری متوسط یا شدید خون نرخ مرگ و میر و اثرات جانبی قلبی-عروقی را در افراد ۶۰ ساله و مسن تر کاهش میدهد. در افراد بالای ۸۰ سال به نظر نمیرسد درمان به میزان قابل توجهی نرخ کلی مرگ ومیر را کاهش دهد، اما خطر بیماری قلبی را کم میکند. هدف توصیه شده در فشار خون رسیدن به کمتر از ۱۴۰/۹۰ میلیمتر جیوه است و داروهای ادرارآور تیازیدی داروی برگزیده در آمریکاست. در راهکارهای بازبینی شده بریتانیا، بلوککنندههای کانال کلسیم درمان برگزیده برای رسیدن به فشار خون بالینی کمتر از ۱۵۰/۹۰ میلیمتر جیوه، یا کمتر از ۱۴۵/۸۵ میلیمتر جیوه در پایش منظم یا خانگی فشار خون است.
پرفشاری خون مقاوم به درمان
پرفشاری خون مقاوم به فشار خون بالایی اطلاق میشود که علیرغم استفاده همزمان سه عامل ضد پرفشاری خون که به گروههای دارویی مختلف ضد فشارخون تعلق دارند، همچنان بالاتر از فشار خون هدف باقی بماند. راهکارهی درمان پرفشاری خون مقاوم در بریتانیا و ایالات متحدهمنتشر شدهاند.
احتمال کلی
در سال ۲۰۰۰، حدود یک میلیارد نفر یا تقریباً۲۶٪ از جمعیت بالغ جهان مبتلا به پرفشاری خون بودهاند. این وضعیت هم در کشورهای پیشرفته (۳۳۳ میلیون نفر) و هم در کشورهای رشد نیافته (۶۳۹ میلیون نفر) شایع بود. در سال ۱۹۹۵، تخمین زده شد که ۴۳ میلیون نفر در ایالات متحده مبتلا به پرفشاری خون بوده یا داروهای ضد فشارخون مصرف میکردند.
در سال ۲۰۰۶، ۷۶ میلیون فرد بالغ در ایالات متحده (۳۴٪ از جمعیت) مبتلا به پرفشاری خون بودند و آفریقایی-آمریکاییهای بالغ با ۴۴٪ در بین بالاترین نرخهای پرفشاری خون قرار داشتند. این وضعیت در میان بومیان آمریکا شایع تر است و بین سفید پوستان و آمریکایی-مکزیکیها شیوع کمتری دارد. نرخ شیوع با بالارفتن سن افزایش مییابد، و در جنوب ایالات متحده بالاتر است. فشارخون بالا در مردان نسبت به زنان (اگر چه یائسگی این تفاوت را کاهش میدهد) و نیز در افرادی با وضعیت اجتماعی- اقتصادی پایین شایع تر است.
کودکان
نرخ فشار خون بالا در کودکان در حال افزایش است. اکثراً، پرفشاری خون در کودکی، به ویژه در دوران پیش ار بلوغ، معلول یک اختلال اصلی است. جدا از فربهی، بیماری کلیوی شایعترین (۶۰–۷۰٪) عامل پرفشاری خون در کودکان است. پرفشاری خون در نوجوانان معمولاً واقعی و اساسی است، که شامل ۸۵–۹۵٪ موارد میشود.
داروهای گیاهی
عصاره سیر:عصاره سیر به دلیل داشتن اثرات شبه پروستاگلاندینی سبب کاهش مقاومت عروق، وازودیلاسیون عروق محیطی و در نتیجه کاهش فشار خون میشود. به نظر میرسد عصاره سیر با القای هایپرپلاریزاسیون، بازشدن کانالهای پتاسیم و بسته شدن کانالهای کلسیم سبب گشاد شدن عروق محیطی شده و نهایتاً فشار خون را کاهش میدهد. عصاره این گیاه با افزایش تولید نیتریک اکسید موجب گشاد شدن عروق و کاهش فشار خون میگردد. گروههای فنولی موجود در این عصاره مانند γ-Glutamylcysteine سبب مهار وابسته به دوز آنزیم Angiotensin Converting Enzyme) ACE) و کاهش فشار خون میشوند. توانایی سیر در کاهش فشار خون ممکن است به دلیل داشتن ترکیبات شیمیایی آدنوزینی یا توانایی آن در مهار آنزیم آدنوزین دآمیناز (آنزیم تخریبکننده آدنوزین به اینوزین) و در نتیجه تقویت اثرات آدنوزین بر قلب باشد. آدنوزین از مسیرهای متعددی از قبیل بهبود جریان بافتی و اثرات ضد التهابی موجب کاهش آسیب ایسکمی بر قلب میشود. قطره خوراکی لیموترش: ترکیبات ترپنی موجود در اسانس لیموترش از جمله لیمونن سبب کاهش فشار خون میشوند. لیمونن و متابولیتهای آن خاصیت گشادکنندگی عروق داشته و از این طریق نیز سبب کاهش فشار خون میشوند. تغییرات اکسیداتیو "LDL" توسط رادیکالهای آزاد رویداد مهم اولیه در پاتوژنز آترواسکلروز است. اسانس لیموترش با داشتن ترکیباتی مانند سیترال، لیمونن و لینالول فعالیت آنتیاکسیدانی داشته و از این رو با جلوگیری از اکسیداسیون "LDL" از تشکیل پلاک در دیواره عروق و در نتیجه از بروز بیماریهای قلبی عروقی و فشار خون جلوگیری مینماید. دم کرده برگ زیتون، فشار خون را پایین میآورد. ۲۰ عدد برگ زیتون را داخل ۳۰۰ گرم آب ریخته و آن را به مدت ۱۵ دقیقه بجوشانید؛ سپس کمی قند به آن اضافه کنید و روزانه یک فنجان از آن را بنوشید.
تخم کرفس در طول قرنها، در سراسر جهان کاربردهای دارویی داشتهاست. تخم کرفس در کاهش شدید فشارخون نقش دارد. برای تهیه چای از تخم کرفس، مقداری آب جوش روی یک قاشق چایخوری از تخم تازه کوبیده شده بریزید و باید به مدت ۱۰ تا ۲۰ دقیقه خوب دم بکشد. روزی ۲ فنجان میل کنید. اگر باردار هستید، از مصرف این گیاه بپرهیزید.
جوانه گندم به دلیل داشتن پتاسیم و منیزیم زیاد باعث کاهش فشارخون بالا میشود.
میوههای سرشار از پتاسیم مانند موز، پسته و پرتقال برای مبتلایان به فشار خون بالا مفید است.
تاریخچه
فهم مدرن از سیستم قلبی-عروقی با کار دکتر ویلیام هاروی (۱۵۷۸–۱۶۵۷) آغاز شد. هاروی گردش خون را در کتاب خود تحت نام De otu ordis ("در باب حرکت قلب و خون") تشریح کرد. کشیش انگلیسی استفن هِیلز اولین اندازهگیری منتشرشده فشار خون را در سال ۱۷۳۳ انجام داد. توصیف فشار خون به عنوان یک بیماری برای اولین بار در آثار توماس یانگ در سال ۱۸۰۸، و ریچارد برایت در سال ۱۸۳۶ دیده میشود. . نخستین گزارش از فشار خون بالا در فردی بدون وجود شواهد بیماری کلیوی از سوی فردریک صورت گرفت. با این حال، فشار خون به عنوان یک ماهیت بالینی در سال ۱۸۹۶ با اختراع فشارسنج سردستی توسط سیپیون ریوا-روکی در سال ۱۸۹۶ به وجود آمد. . این اختراع امکان سنجش فشار خون را در کلینیک میسر ساخت. در سال ۱۹۰۵، نیکلای کوروتکوف تکنیک این دستگاه را با تشریح صداهای کوروتکوف که در هنگام معاینه شریان با گوشی پزشکی در حین تخلیه باد دستگاه فشارسنج شنیده میشد ارتقا داد . .
به لحاظ تاریخی درمان آنچه که «بیماری نبض سخت» نامیده میشد متشکل از کاهش مقدار خون با حجامت یا استفاده از زالو بود. .امپراتور زرد چین کورنلیوس سلسوس، گالن، و هیپوکریتس حجامت را تأیید کردند. . در قرون ۱۹ و ۲۰، قبل از آنکه درمان مؤثر دارویی برای فشار خون امکانپذیر شود، سه نوع درمان مورد استفاده قرار میگرفت، که هر سه آنها عوارض جانبی متعددی داشتند. این سه نوع درمان شامل محدودسازی شدید سدیم (برای مثال، رژیم برنج)، سمپاتکتومی (قطع بخشهایی از سیستم عصبی سمپاتیک توسط عمل جراحی)، و تب درمانی (تزریق موادی که سبب تب میشد، و فشار خون را به شکل غیرمستقیم کاهش میداد)). اولین ماده شیمیایی برای فشار خون سدیم تیوسیانات، در سال ۱۹۰۰ مورد استفاده قرار گرفت اما عوارض جانبی بسیاری داشت و محبوبیتی نداشت. مواد بسیار دیگری بعد از جنگ جهانی II جنگ جهانی دوم تهیه شدند. مشهورترین آنها که تأثیر قابل قبولی نیز داشتند تترامتیل آمونیم کلراید و مشتقات آن هگزامتونیوم، هیدرالازین، و رسرپین بودند (به دست آمده از گیاه طبی راولفیا سرپنتینا)). با کشف اولین مواد خوراکی موجود که تحملپذیری خوبی داشتند، جهش عمدهای در این عرصه پدیدار گشت. اولین ماده کلروتیازید بود، اولین تیازید مُدِر، که از آنتیبیوتیک سولفانیل آمید تهیه شده بود و در سال ۱۹۵۸ در دسترس قرار گرفت. . این ماده هنگامی که از تجمع مایع جلوگیری میکرد دفع نمک را افزایش میداد. یک آزمایش کنترل شده تصادفی که پشتیبان مالی آن اداره نظامیان سابق بود هیدروکلروتیازید به اضافه رسرپین به اضافه هیدرالازین را در برابر دارونما مقایسه میکرد. این طرح مطالعاتی به دلیل اینکه اشخاصی که در گروه فشار خون بالا قرار داشتند و دارو دریافت نمیکردند عوارض بسیار بیشتری نسبت به بیماران تحت درمان از خود نشان دادند و مضایقه درمان از آنها کاری غیراخلاقی پنداشته میشد، در مراحل اولیه کار متوقف شد. مطالعه روی اشخاصی ادامه یافت که فشار خون پایینتری داشتند و نشان داد که درمان، حتی در اشخاص دارای فشار خون متوسط، خطر مرگ قلبی-عروقی را به بیش از نصف کاهش داد. . در سال ۱۹۷۵، جایزه مخصوص سلامت عمومی لاسکر به تیمی که کلروتیازید را تهیه کرده بود اعطا شد. .نتایج این مطالعات کمپینهای سلامت عمومی را برای افزایش آگاهی عموم از فشار خون بالا تشویق کرد و اندازهگیری و درمان فشار خون بالا را ترویج داد. به نظر میرسد که این اقدامات حداقل تا حدودی به ۵۰٪ کاهش مشاهده شده در سکته و بیماری قلبی ناشی از کم خونی بین سال ۱۹۷۲ و ۱۹۹۴ کمک کردهاست.
جامعه و فرهنگ
آگاهی

سازمان سلامت جهانی فشار خون بالا را به عنوان علت اصلی مرگ و میر ناشی از اختلالات قلبی-عروقی شناسایی کردهاست. مجمع فشار خون جهان WHL، یک سازمان چتری شکل متشکل از ۸۵ جامعه و مجمع ملی فشار خون، تصدیق کرد که بیش از ۵۰٪ اشخاص مبتلا به فشار خون در سطح جهان از وضعیت خود آگاهی ندارند. . برای رسیدگی به این مشکل، WHL یک کمپین اطلاعرسانی جهانی دربارهٔ فشار خون را در سال ۲۰۰۵ راه اندازی کرد و ۱۷ می هر سال را به عنوان روز جهانی فشار خون WHD نامگذاری نمود. طی سه سال گذشته، جوامع ملی بیشتری در WHD شرکت کردهاند و برای ابلاغ پیام به عموم مردم از فعالیتهای مبتکرانه بیشتری بهره گرفتهاند. در سال ۲۰۰۷، شرکت ۴۷ کشور عضو WHL رکوردی از خود برجای نهاد. در جریان هفته WHD، تمامی این کشورها با دولتهای محلی، جوامع حرفهای، مؤسسات غیردولتی، و صنایع خصوصی برای ترویج آگاهی در خصوص فشار خون بالا از طریق تجمعات رسانهها و تجمعات عمومی متعدد به همکاری پرداختند. این پیام با استفاده از رسانههای ارتباط جمعی مثل اینترنت و تلویزیون به بیش از ۲۵۰ میلیون نفر رسید.
|}
|
بیماری قلبی-عروقی (عروق)
| |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
سرخرگ، سرخرگچه و مویرگ |
|
||||||||||||||||
| سیاهرگ ها |
|
||||||||||||||||
| سرخرگها و سیاهرگها | |||||||||||||||||
| فشار خون |
|
||||||||||||||||