
جایگزینی لگن
| جایگزینی لگن | |
|---|---|
 | |
| ICD-9-CM | 81.51–81.53 |
| سرعنوانهای موضوعی پزشکی | D019644 |
| مدلاین پلاس | ۰۰۲۹۷۵ |
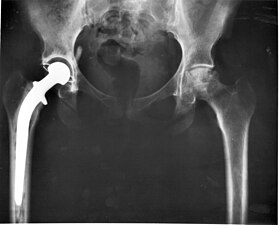
جایگزینی لگن (انگلیسی: Hip replacement) یک نوع مداخله پزشکی و عمل جراحی است. استفاده از استخوان مصنوعی یکی از موارد جالب توجه است که در آن خوردگی و زوال مواد دارای اهمیت است. در زیر بر روی موادی که برای این کاربرد مورد استفاده قرار میگیرند و منطق استفاده از آنها، تشریح خواهد شد.
آناتومی در مفصل لگن
به عنوان یک پیش زمینه برای ورود به بحث استخوان لگن مصنوعی، اجازه دهید که در ابتدا به صورت مختصر بعضی از جنبههای مربوط به مفصلها را به صورت کلی و در مورد مفصل لگن به صورت ویژه، مورد اشاره قرار دهیم. مفصل، مؤلفهٔ مهمی در سیستم اسکلت بدن میباشد. مفصل در محل اتصال دو استخوان قرار دارد که بارها و نیروها را از یک استخوان به استخوان دیگر توسط حرکت عضلانی، انتقال میدهد. این حرکت، همراه با حرکت استخوان هاست. بافت استخوانی، از یک کامپوزیت پیچیدهٔ طبیعی از تلفیق پروتئین نرم و مستحکم و آپاتیت ترد تشکیل یافتهاست، که دارای چگالی بین ۱٫۷–۱٫۶ گرم بر سانتیمتر مکعب است. استخوان یک مادهٔ غیر ایزوتروپ (ناهمسان) است؛ یعنی خواص مکانیکی استخوان در جهات طولی (محوری) و عمود بر آن (شعاعی)، متفاوت است. سطح هر مفصل (بند) با غضروف پوشش یافتهاست که متشکل از سیالهای بدن است که عمل روانکاری را در محل مفصل انجام میدهد و فصل مشترکی با ضریب اصطکاک بسیار پایین، فراهم میآورد به گونه ای که حرکت لغزشی استخوان را تسهیل مینماید.
مفصل لگن در انسان در برخورد بین لگن خاصره (حفرهٔ لگنی) و استخوان ران، قرار دارد. محدودهٔ نسبتاً بزرگی از حرکت دورانی در استخوان لگن توسط نوعی از مفصل گوی و گودی مقدور میگردد. در انتهای فوقانی استخوان ران، یک کلگی گویی شکل وجود دارد که به داخل گودی فنجانی شکل لگن خاصره، جفت میشود (این گوی، استابولیوم نامیده میشود).
ویژگیهای ضروری برای مواد
در اصل، چهار مؤلفهٔ اصلی برای یک لگن مصنوعی وجود دارد:۱)دنبالهٔ استخوان ران، ۲)کلگی (گوی) که به این دنباله متصل میشود، ۳)فنجان گود که به استخوان لگن خاصره متصل میگردد، ۴)یک عامل اتصال دهنده که دنباله را به استخوان ران و قسمت فنجانی را به لگن خاصره، متصل مینماید. خواص اکیدی برای مواد مورد استفاده برای این اجزاء وجود دارد که به علت پیچیدگی شیمیایی و مکانیکی مفصل لگن میباشد. بعضی از نیازمندیها و ویژگیهای چنین موادی، در اینجا مورد بحث قرار میگیرند.
هر زمان که یک مادهٔ خارجی به داخل محیط بدن وارد شود، واکنش پس زدن آن بروز میکند. پس زدن ممکن است در درجات متفاوتی بروز کند که ممکن است از سوزش کم گرفته تا آماس یا حتی مرگ باشد. مادهٔ ایمپلنت مورد استفاده در بدن، میبایستی دارای سازگاری بیولوژیکی باشد (یعنی بیوسازگار باشد). این بدان معناست که میبایستی دارای حداقل میزان پس زدن توسط بدن باشد. محصولاتی که ناشی از واکنشهای این مواد با مایعات موجود در بدن است، میبایستی توسط بافتهای اطراف (همانند شرایط طبیعی). تحمیل گردد و اثرات مضری نداشته باشند. بیوسازگاری، به موقعیت ایمپلنت و همچنین شیمی و شکل آن، بستگی دارد. مایع موجود در بدن از یک محلول گرم متشکل از حدود 1wt%NaCl به علاوهٔ سایر نمکها و ترکیبات آلی (در مقادیر نسبتاً جزیی) تشکیل یافتهاست. بنابرین مایعات موجود در بدن بسیار خورنده هستند و استفاده از آلیاژهای فلزی، نه تنها میتواند سبب خوردگی یکنواخت آنها شود، بلکه هم چنین میتواند خوردگی از نوع شکافی یا حفره دار شدن را ایجاد نماید. همچنین در زمانی که تنشها حضور دارند، خوردگی سایشی، ایجاد ترک خوردگی تحت تنش، و خستگی خوردگی ایجاد میشود. حداکثر سرعت خوردگی مجاز برای ایمپلنت ساخته شده از آلیاژهای فلزی در حد ۰٫۰۰۰۲۵ میلیمتر در سال تخمین زده میشود.
دیگر رخداد مضر خوردگی، ایجاد محصولات خوردگی است که یا سمی هستند یا برای عملکرد عادی بدن، مزاحمت ایجاد مینمایند. این مواد به سرعت در بدن انتقال مییابند. بعضی از این مواد ممکن است در عضوهای خاصی، رسوب نمایند. اگرچه بعضی از این مواد از بدن دفع میشوند، ولی با این حال باز هم در مقادیر نسبتاً بالا توسط ماهیت پیشرونده فرایند خوردگی، در بدن باقی میمانند.
استخوانها و اجزای مصنوعی جایگزین شده در محل مفصل لگن باید نیروهایی را که ناشی از بدن نمیباشند (مثل نیروی ثقل) را تحمل نموده و همچنین میبایستی نیروهایی را که از حرکت عضلانی (مثل راه رفتن) حاصل میگردند را تحمل نمایند. این نیروها دارای ماهیتی پیچیده بوده و بسته به زمان، اندازه، جهت و سرعت اعمال شدن آنها، نوسان و تغییر مینمایند. بنابرین، ویژگیهای مکانیکی، نظیرمدول الاستیک، استحکام تسلیم، استحکام کششی، استحکام خستگی، تافنس (چقرمگی) شکست، و انعطافپذیری، از ملاحظات مهمی هستند که میبایستی برای انتخاب مواد مناسب پروتز لگن مورد توجه قرار گیرند. برای مثال، مادهٔ مورد استفاده برای دنبالهٔ استخوان ران، باید دارای حداقل استحکام تسلیم و کششی به ترتیب برابر حدود ۵۰۰ مگاپاسکال و ۶۵۰ مگاپاسکل و دارای حداقل انعطافپذیری (ازدیاد طول نسبی) حدود ۸٪ باشد. به علاوه، استحکام خستگی (برای تنشهای خستگی کاملاً برگشتپذیر)، میبایستی حداقل ۴۰۰ مگاپاسکال در ۱۰ میلیون سیکل باشد. برای یک شخص با اندام متوسط، نیروهای وارده بر روی مفصل لگن، ۱ میلیون بار (سیکل) در سال، نوسان مینماید. به علاوه، مدول الاستیک ماده پروتز باید با ضریب الاستیک مربوط به استخوان، هم خوانی داشته باشد. تفاوت قابل توجه در مدول الاستیک، میتواند منجر به تخریب بافتهای استخوانی اطراف ایمپلنت گردد.
به علاوه، از آنجاییکه سطوح درگیر مفصل در قسمت کلگی (گوی) و گودی (فنجان)، بر روی یکدیگر مالش مییابند، در صورت استفاده از مواد خیلی سخت، سایش این سطوح حداقل میگردد. سایش بیش از حد و غیر یکنواخت، میتواند منجر به تغییر در شکل سطوح درگیر مفصل شده و سبب بدعمل نمودن پروتز گردد. همچنین، ذرات ناشی از سایش این سطوح بر روی هم ایجاد میگردند که بر روی بافتهای اطراف تجمع مییابند و میتوانند منجر به آماس گردند.
نیروهای اصطکاکی در این سطوح مالشی میبایستی حداقل گردند تا از شل شدن مجموعهٔ تشکیل یافته از دنبالهٔ استخوان ران و فنجانی گود که توسط بستها در موقعیت خود محکم شدهاند، اجتناب گردد. اگر چنین اجزایی به مرور زمان شل شوند، سبب ایجاد تخریب زودرس لگن مصنوعی خواهند شد.
سه فاکتور نهایی مهم برای ماده عبارتند از چگالی، تکرار پذیری خواص، و هزینه. استفاده از اجزای سبک، بسیار مطلوب میباشند که سبب میشود خواص ماده در پروتزهای تولیدی در طول زمان، ثابت باقی بماند. البته هزینهٔ اجزای پروتزی، میبایستی به صورت منطقی باشد.
بهطور ایدئال یک لگن مصنوعی که با جراحی در بدن کارگذاشته شدهاست، میبایستی دارای دوام و طول عمر رضایت بخشی باشد و مجدداً نیاز به تعویض نداشته باشد. برای طرحهای فعلی از لگن مصنوعی، طول عمر بین ۵ تا ۱۰ سال تخمین زده میشود که مطمئناً طول عمرهای بیشتر مدنظر میباشد.
بیوسازگاری مواد معمولاً به صورت تجربی، تعیین میگردد. این بدان معناست که آزمایشاتی با این مواد که در داخل بدن حیوانات آزمایشگاهی کار گذاشته شدهاست، انجام و بیوسازگاری هر ماده بر اساس واکنشهای انجام شده، پس زدن، شدت خوردگی، ایجاد مواد سمی و غیره، مورد قضاوت قرار میگیرد. سپس در صورت نتیجهٔ موفق بر روی بدن حیوان، این شیوه با کارگذاشتن این مواد در بدن انسان تکرار میشود. تشخیص برتری بیوسازگاری یک ماده به مادهٔ دیگر، امری مشکل است. برای مثال، در صورتی که جیوه در سیستم گوارش بدن وارد شود، سمی میباشد؛ در حالی که، آمالگامهای دندانی، دارای میزان بالایی از جیوه هستند که معمولاً دارای بیوسازگاری بالایی با بدن هستند.
مواد مورد استفاده
دنبالهٔ استخوان ران و کلگی آن
در طرحهای اولیهٔ پروتز لگن، از مادهٔ یکسانی برای دنبال استخوان لگن و کلکی (گوی) آن استفاده میشد که این ماده فولاد زنگ نزن بود. در اصلاح بعدی که بر روی مواد صورت گرفت، از موادی به غیر از فولاد زنگ نزن استفاده شد. هم چنین از مواد متفاوتی برای ساخت دنبالهٔ استخوان ران و کلگی آن، استفاده شد. در حال حاضر، دنبالههای استخوان ران، از یک آلیاژ فلزی ساخته میشوند. سه انتخاب ممکن عبارتند از:فولاد زنگ نزن، آلیاژ کبالت-نیکل-کروم-مولیبدن و آلیاژ تیتانیوم. مناسبترین مورد، فولاد زنگ نزن 316L است. عیب اصلی این آلیاژ این است که مستعد به خوردگی شکافی و خوردگی حفره دار شدن میباشد و استحکام خستگی آن نسبتاً پایین است.
فنجانی گود
بعضی از فنجانیهای گود از یکی از آلیاژهای بیوسازگار یا اکسید آلومینیوم (آلومینا) ساخته میشوند. لیکن، بهطور معمول تر، از پلی اتیلن با وزن مولکولی فوقالعاده بالا استفاده میشود. این ماده اساساً در محیط بدن خنثی بوده و دارای مقاومت به سایش عالی است. به علاوه، این ماده در زمانی که در تماس با مواد مورد استفاده برای جزء کلگی (سوکت) قرار گیرد، دارای ضریب اصطکاک بسیار پایینی است.
عامل اتصال دهنده
عملکرد موفق مفصل لگن مصنوعی، اتصال محکم دنبالهٔ استخوان ران را به استخوان ران، و همچنین اتصال محکم فنجان (سوکت) را به لگن خاصره، طلب مینماید. اتصال غیرمحکم منجر به شل شدن اجزاء و تخریب شتاب یافتهٔ مفصل خواهد شد. گاهی از یک عامل اتصال دهنده برای اتصال این دو جزء پروتزی به استخوانهای اطراف آن، استفاده میگردد. عامل اتصال دهنده ای که بیشترین استفاده را دارد، سیمان (چسب) استخوانی بر پایهٔ پلی متیل متاکریلات (اکریلیکی) است که در محل خود در طی جراحی، پلیمریزه میگردد.
محل اتصال با سیمان اکریلیکی، در بعضی موارد در شل شدن دنبالهٔ استخوان ران نقش دارد، زیرا این چسب ترد بوده و به خوبی با ایمپلنت فلزی و بافت استخوانی، پیوند برقرار نمینماید. این نکته به اثبات رسیدهاست که پیوند محکم تر ایمپلنت به استخوان، زمانی ایجاد میشود که دنبالهٔ استخوان ران با یک لایهٔ سطحی متخلخل متشکل از یک پودر فلزی زینتر شده، پوشش داده شود. بعد از کاشت آن در بدن، بافت استخوانی به داخل این شبکهٔ متخلخل سه بعدی رشد مینماید و در نتیجه سبب محکم شدن ایمپلنت به استخوان میشود.



